潰瘍性大腸炎(UC)の治療は、新しい注射薬や経口薬の登場により、炎症を抑える面で劇的に進歩しています。しかし、患者さんのQOL(生活の質)の改善という点で、これまで見過ごされてきた重要な課題があります。それは、病気が引き起こす精神的な負担、すなわち「不安」や「うつ」のリスクです。
最新の大規模な国際研究により、潰瘍性大腸炎(UC)患者さんが不安障害やうつ病を抱えるリスクは、健康な人に比べて1.6倍も高いという衝撃的な事実が、科学的に裏付けられました。これは、下痢や腹痛といった身体的な症状だけでなく、目に見えない「心の炎症」も病気の重大な合併症であることを示しています。患者さんが抱える「気のせいではない」不安を解消し、精神的なサポートを求める具体的な根拠となる、非常に重要なニュースです。
本記事は、この最新データに基づき、UC治療のトレンドが、心の健康を含めた「全身のケア」へとシフトしている現状を解説します。
- この記事でわかる3つのこと
- 大規模データで示されたUC患者の精神疾患リスクの具体的な数字。
- なぜ炎症と心の状態が密接に関わり、活動期に心のケアが重要なのか。
- 医師と患者が連携し、メンタルヘルスをサポートするための具体的なアクション。
今回のニュースで押さえるべきポイント
-
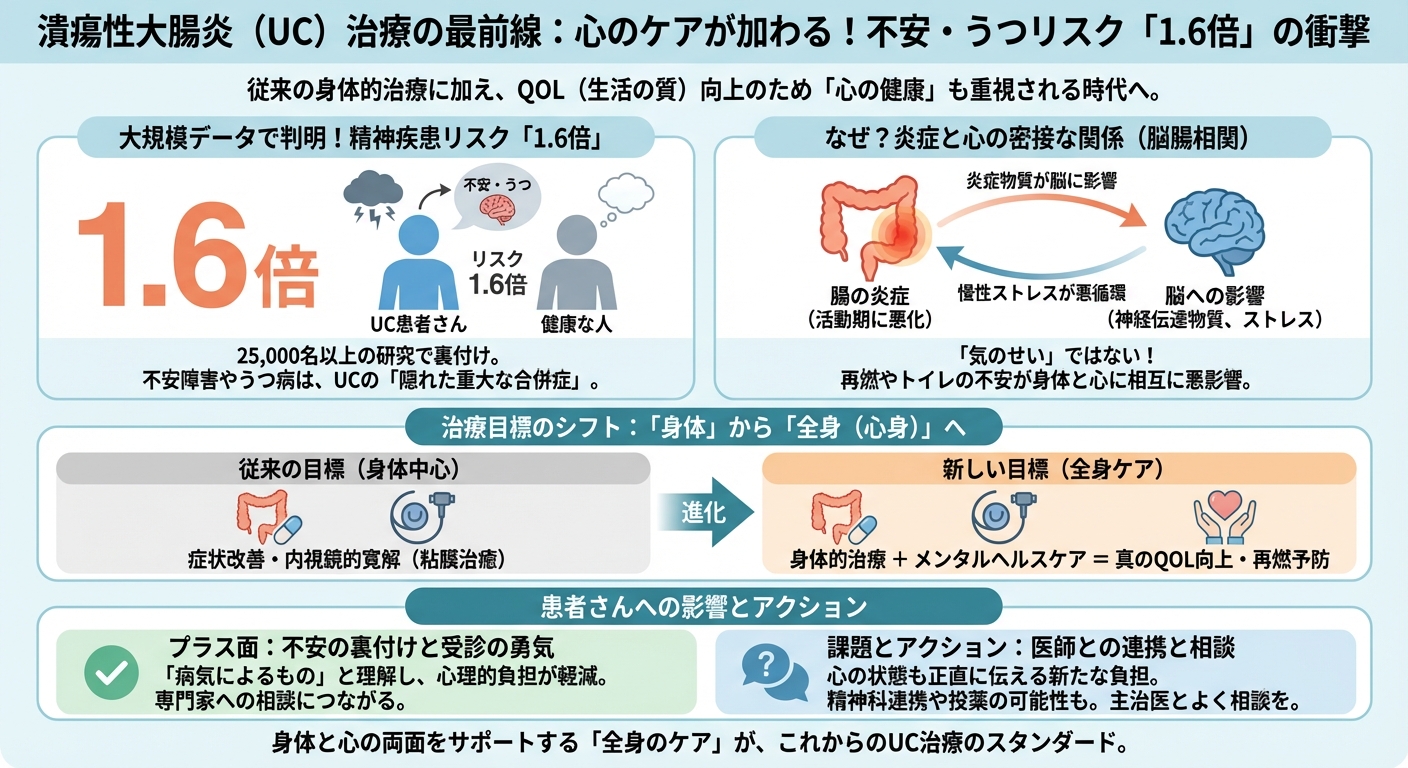
大規模データで判明!UC患者の精神疾患リスクは非患者の1.6倍
この研究は、25,000名以上のUC患者を含む大規模コホート研究に基づいています。この分析により、潰瘍性大腸炎を持つ患者さんは、そうでない人に比べて、不安障害やうつ病などの精神疾患を抱えるリスクが1.6倍も高いことが明確に示されました。これは、心の不調が、UCという病気が持つ重大な**「隠れた合併症」**であることを意味しています。
-
単なる気のせいではない—炎症と心の密接な関係
心の不調は、単なるストレスや「気の持ちよう」ではありません。この研究では、特に病気の活動期(炎症が強い時期)にある患者さんほど、精神疾患のリスクが高まる傾向にあることが示唆されました。これは、腸の炎症によって放出される物質が、脳の神経伝達物質に影響を与えている可能性、あるいは頻繁な再燃やトイレの不安が慢性的なストレスとなり、身体的な炎症と心理的な症状が相互に悪影響を与え合っている可能性を示しています。
-
心の不調を治療の目標に加える必要性
これまでのUC治療の目標は、症状の改善や内視鏡的寛解(粘膜治癒)といった身体的な指標が中心でした。しかし、今回のデータは、患者さんのQOL(生活の質)を真に向上させるためには、身体的な治療と並行して、メンタルヘルスケアを積極的に治療目標に組み込む必要性を強く示唆しています。心のケアは、病気の再燃を防ぐことにもつながる重要な要素です。
治療の現場と患者さんの生活に与えるインパクト
患者視点: 日常生活(食事、仕事、トイレの不安)へのプラス面とマイナス面
UC患者さんは、いつ激しい下痢や血便が来るかわからないという「トイレの不安」や、食事制限、仕事や社会生活への影響から、常に慢性的なストレスにさらされています。今回の研究で「精神疾患リスクが1.6倍」という客観的な数字が出たことは、「自分の抱える不安は病気から来ている」という裏付けとなり、心理的な負担を軽減する大きな一歩となります。ご自身の心の不調が**「気のせい」ではないと理解することで、専門的なサポートを求める勇気につながるでしょう。
一方で、心のケアを治療目標に加えるということは、診察時に症状だけでなく「心の状態」についても正直に医師に伝えるという新たな負担**を伴うかもしれません。また、精神科や心療内科との連携、さらには抗うつ薬などの服用が必要になる可能性もあります。これらの課題に対し、治療効果のメリットと副作用などのマイナス面を理解し、主治医と相談することが大切です。
筆者自信は、青黛(セイタイン)という生薬を服用して、潰瘍性大腸炎の症状を抑えることができています。あくまでも認可されている薬や生薬ではないので、利用する際は、できれば医師に相談した上で、自己責任で利用してほしいと考えています。
医療者視点: 既存薬(5-ASA、バイオ製剤等)との使い分けの可能性
医療者にとって、このデータは、UC治療の成功が「腸の炎症を治すだけではない」という意識変革を促します。特に、ステロイドなどの薬の中には気分変動などの精神的な副作用が知られているものもあります。そのため、心の不調を訴える患者さんに対し、従来の治療薬(5-ASA製剤、バイオ製剤、JAK阻害薬など)の選択や投与量を精神的な側面も考慮して調整する、より高度な**個別化治療(テーラーメイド医療)**が求められます。炎症を徹底的に抑え(粘膜治癒)、再燃を防ぐことが、結果的に心の安定にもつながるという認識が強化されます。
社会・未来視点: このニュースが今後のUC治療のトレンドをどう変えるか
この知見は、UC治療が、消化器内科単独の治療から、心身両面の健康を包括的にケアする多職種連携(Multidisciplinary Care)へとシフトする流れを加速させます。今後は、診察時にメンタルヘルスに関する質問票(スクリーニング)の導入がより一般的になったり、心理士や精神科医との連携体制が強化されたりすることが期待されます。UC治療のトレンドは、「病気の根絶」と「長期的な生活の質(QOL)の確保)という二大目標を達成するため、全身的なケアを目指す方向へと進化していくでしょう。
期待できること
- 「心の不調は病気のせい」という客観的な根拠に基づき、精神的なサポートを求めやすくなります。
- 治療戦略に心のケアが組み込まれ、QOL(生活の質)のさらなる向上が期待されます。
- 炎症を抑える治療(例えば、JAK阻害薬やIL-23阻害薬など)が、精神的な安定にも寄与する可能性が示唆されます。
現時点では不明なこと
- UC治療薬自体が精神疾患リスクをどの程度軽減・悪化させるかという、薬剤ごとの詳細な比較データはまだ不足しています。
- 日本国内でのUC患者の精神疾患に関する実態調査や、診療ガイドラインへの具体的なメンタルヘルスケアの組み込み時期。
この情報の正確性
本記事で紹介した潰瘍性大腸炎患者の精神疾患リスクに関する知見は、医学界で最も信頼性の高い研究に基づいています。この研究は、権威ある医学誌「The Lancet Gastroenterology & Hepatology」に掲載された、非常に大規模なコホート研究です。
- 研究デザインと対象者数:
この研究は、25,000名以上のUC患者を含む大規模なコホート研究(観察研究)であり、長期的な追跡データに基づいています。この規模のデータは、稀なイベントや長期的な傾向を評価する上で、統計的な信頼性が極めて高いと評価されます。
- 比較対象の有無:
潰瘍性大腸炎患者群と、病気を持たない非患者群(健康な対照群)を比較しており、リスクの差(1.6倍)が明確に示されています。
- 査読と透明性:
結果は国際的なトップジャーナルに掲載され、専門家による厳格な査読(Peer Review)を経ているため、科学的な厳密性は保証されています。
総合判断:このデータは、UC患者さんの精神的な負担が**「病気の隠れた合併症」**であることを示す、現時点で最も強力な科学的根拠の一つです。しかし、観察研究であるため、因果関係(原因と結果)を断定するものではありません。したがって、この情報を参考にしつつも、個々の患者さんの治療方針や、メンタルヘルスに関する具体的な判断は、必ず主治医や専門医と相談した上で行うことが不可欠です。
誤解を防ぐための注意点
-
自己判断による治療中止は厳禁です
現在、症状が落ち着いていても、決して自己判断で治療薬の服用を中断したり、量を変えたりしないでください。炎症が再燃すれば、身体的な症状だけでなく、精神的な不調も悪化する危険性が高まります。治療方針の変更は必ず専門医の指示を仰いでください。
-
心の不調は専門家へ相談しましょう
「不安」や「うつ」の症状は、病気の活動期だけでなく、寛解期にも現れる可能性があります。もし日常生活に支障をきたすほどの心の不調を感じた場合は、我慢せずに、まずは主治医である消化器内科医に相談するか、心療内科や精神科などの専門医のサポートを受けることを検討してください。
-
薬物療法(UC治療薬)の副作用も考慮に入れる
UC治療に用いられる薬の中には、ステロイドのように、一時的に気分が高揚したり、不眠を引き起こしたりするなど、精神状態に影響を及ぼすものが存在します。不安や気分の落ち込みが、病気そのものから来ているのか、薬の副作用によるものなのかを、医師とよく話し合いましょう。
-
筆者自信は、青黛(セイタイン)という生薬を服用して、潰瘍性大腸炎の症状を抑えることができています。あくまでも認可されている薬や生薬ではないので、利用する際は、できれば医師に相談した上で、自己責任で利用してほしいと考えています。
Q&A
-
Q1. 寛解期に入っても不安やうつが治まらないのはなぜでしょうか?
A. 炎症が治まり、症状が落ち着いた寛解期であっても、不安が残ることはよくあります。これは、過去の**「再燃の恐怖」がトラウマとして残っていること、あるいは、炎症が治まっていても腸内細菌叢の乱れや自律神経の乱れが残っている可能性が考えられます。また、UC治療の目標である「内視鏡的寛解(粘膜治癒)」が達成されていない「潜在性UC」**の状態である可能性もあります。いずれにせよ、症状がなくても心の不調が続く場合は、主治医に相談し、便中カルプロテクチン(FC)検査や内視鏡検査などで炎症の状態を客観的に確認してもらうことが重要です。
-
Q2. 精神的なストレスは、UCの再燃を引き起こす原因になりますか?
A. 精神的なストレスがUCの直接的な原因ではありませんが、病態を悪化させたり、再燃の引き金になったりする可能性が強く示唆されています。腸と脳は密接に連携しているため(脳腸相関)、過度なストレスは免疫系や腸の動きに影響を及ぼします。炎症を抑える治療と合わせて、睡眠の質の確保や、軽い運動、リラクゼーションなど、日々のストレスを軽減する取り組みも大切です。
まとめとアクションプラン
今回の研究は、潰瘍性大腸炎の治療が、身体的な炎症のコントロールだけでなく、心の健康を含めた包括的なケアを目指す時代に入ったことを示しています。
- 心の合併症の認識: UC患者は、そうでない人に比べて不安障害やうつ病のリスクが1.6倍高いという、客観的な根拠が示されました。
- 治療目標の拡張: 症状改善や粘膜治癒に加え、メンタルヘルスケアも長期的なQOL向上のために不可欠な要素です。
- 全身ケアへの移行: UC治療は、消化器内科だけでなく、精神科や心理士との多職種連携による全身ケアへとシフトしています。
このニュースを読んで疑問や関心を持たれた方は、次回の受診時に、「このニュースを見ましたが、私の場合はどうですか?」と主治医に聞いてみましょう。
免責事項と参考情報
この情報は、2026年1月16日から2026年2月5日までに発表された信頼できる潰瘍性大腸炎論文に基づき、情報提供を目的として作成されています。これらの論文は最新の研究結果を示すものですが、個別の治療方針を決定するものではありません。医学的な決定を行う際は、必ず主治医と相談してください。自己判断による治療の中止や変更は厳禁です。
参考リンク(一次情報):

コメント