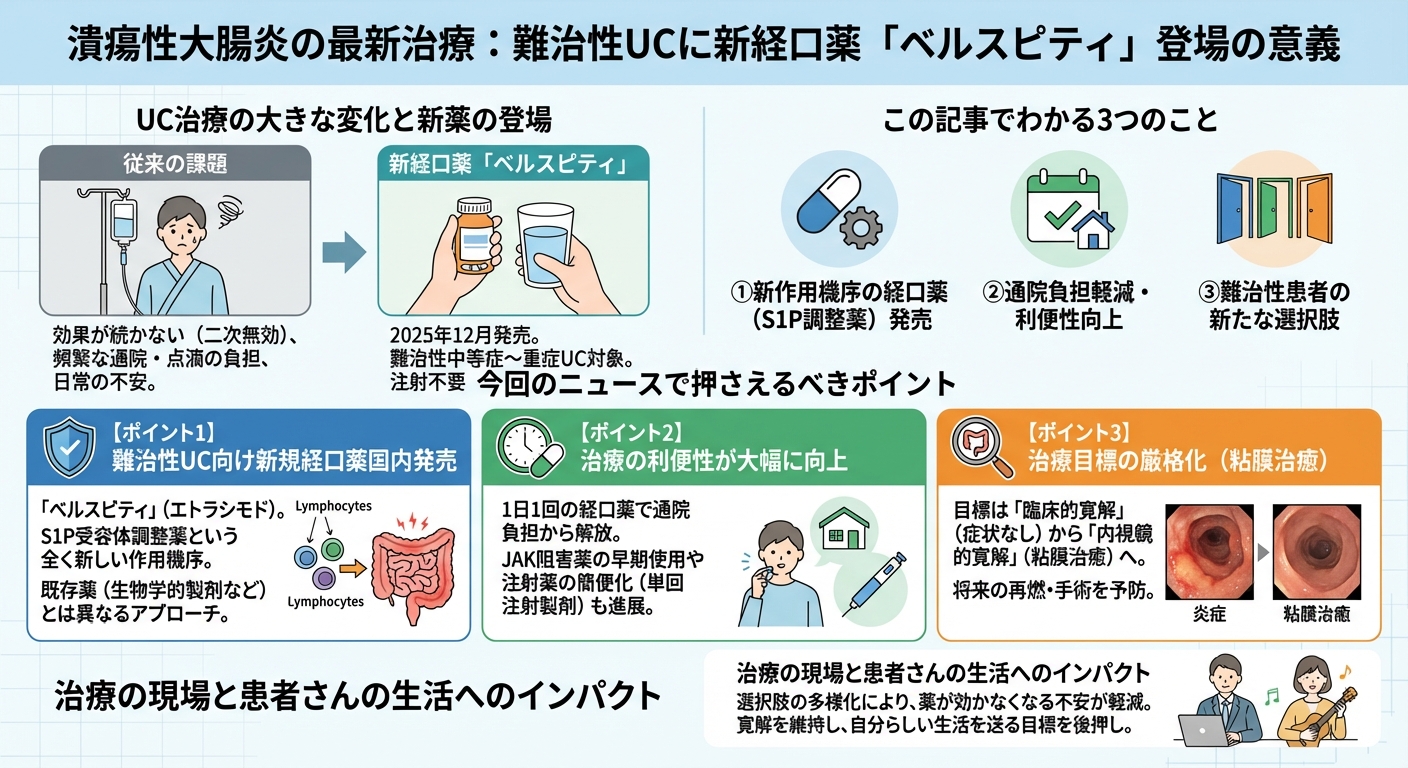
潰瘍性大腸炎(UC)の治療に大きな変化をもたらすニュースが届きました。難治性の中等症から重症UCを対象とした新しい経口薬「ベルスピティ®錠2mg」(一般名:エトラシモド)が、S1P受容体調整薬という全く新しい作用機序を持つ治療薬として、2025年12月26日に日本国内で発売されたのです。
従来のUC治療では、効果が長期間持続しない(二次無効)リスクや、頻繁な点滴・注射に伴う通院の負担が、患者様の「日常の不安」の大きな原因となっていました。しかし、この新薬は、既存の先進治療薬(生物学的製剤やJAK阻害薬など)で十分な効果が得られなかった患者様にとって、注射が不要な新たな経口薬の選択肢となり、治療法の壁を大きく打ち破るものです。UC治療の進化は、単に炎症を抑えるだけでなく、寛解を維持しながら自分らしい生活を送るという目標を大きく後押ししています。
この記事でわかる3つのこと
- 全く新しい作用機序を持つ経口薬(S1P調整薬)が日本国内で発売されたこと。
- 注射や点滴が不要な経口薬により、通院負担が軽減され、治療の利便性が向上する可能性があること。
- 既存薬に不応な難治性の患者様にとっての新たな選択肢となること。
今回のニュースで押さえるべきポイント
潰瘍性大腸炎の治療は、炎症の原因となる免疫応答をピンポイントで抑える「先進治療」(生物学的製剤や小分子薬)が主流になりつつあります。この分野で、2025年末に以下の大きな進展が確認されました。
-
ポイント1:難治性UCに対する新規経口薬が国内発売
2025年12月26日、S1P受容体調整薬の「ベルスピティ」(一般名:エトラシモド)が、難治性のUC治療薬として日本国内で発売されました。これは、リンパ球の体内循環を調整することで炎症を抑えるという、既存の生物学的製剤(抗TNF-α抗体など)やJAK阻害薬とは異なる作用機序を持つことが特徴です。これまで治療法が限られていた中等症から重症の難治性患者様にとって、新たな経口治療の選択肢となります。
-
ポイント2:治療の利便性が大幅に向上
ベルスピティは1日1回の内服薬(経口薬)であるため、点滴注射に伴う通院負担から解放される可能性があります。また、米国FDAの承認情報総括では、経口のJAK阻害薬(ウパダシチニブ)の適応基準が更新され、従来の注射薬(抗TNF阻害薬)が不適当と判断された患者様へ、より早い段階で強力な経口薬を使用できる柔軟性がもたらされています。さらに、IL-23阻害薬(ミリキズマブ)の維持療法における単回注射製剤の承認など、注射薬の簡便化も進んでいます。
-
ポイント3:治療目標の厳格化(粘膜治癒)
国際的な治療ガイドライン(ACG 2025年版など)の改訂により、UC治療の目標は、従来の「臨床的寛解」(症状がない状態)だけでなく、「内視鏡的寛解」(粘膜が治癒している状態)を達成することが強く推奨されています。内視鏡で見て炎症が完全に治まっている状態(粘膜治癒)を目指すことで、将来的な再燃や入院、手術を予防する効果が期待されます。
治療の現場と患者さんの生活に与えるインパクト
患者視点:日常生活(食事、仕事、トイレの不安)へのプラス面とマイナス面
新しい治療薬の登場と選択肢の多様化は、薬が効かなくなったときの「手の打ちようがない」という心理的な不安を大きく軽減します。ベルスピティのような経口薬は、点滴注射に伴う頻繁な通院や時間的な拘束から解放される可能性があり、仕事や学業で忙しい患者様にとって、生活の自由度を格段に向上させるメリットがあります。また、既存のバイオ製剤が効かなくなった難治性の患者群に対しても、異なる作用機序を持つ次の強力な選択肢(ベルスピティやJAK阻害薬など)があることで、寛解達成の可能性が広がります。
一方で、治療目標が「内視鏡的寛解」へと厳格化されたことにより、患者様は症状がなくても定期的な内視鏡検査や便中カルプロテクチン(FC)検査によるモニタリングを求められることになります。これは病気の長期的な予後改善には不可欠ですが、検査に伴う負担や費用について、主治医と相談しながら進める必要があります。
筆者自信は、青黛(セイタイン)という生薬を服用して、潰瘍性大腸炎の症状を抑えることができています。あくまでも認可されている薬や生薬ではないので、利用する際は、できれば医師に相談した上で、自己責任で利用してほしいと考えています。
医療者視点:既存薬(5-ASA、バイオ製剤等)との使い分けの可能性
UC治療のアルゴリズムは、患者様の病態や過去の治療歴に応じて、より細かく個別化される傾向にあります。新しいS1P受容体調整薬(ベルスピティ)は、従来の生物学的製剤やJAK阻害薬に効果不十分だった患者様を対象としているため、治療の「最終防波堤」として機能することが期待されます。
また、経口のJAK阻害薬(ウパダシチニブ)の適応拡大は、TNF阻害薬が不適当と判断された患者さんに対して、従来の段階的な治療アルゴリズムを飛び越える「早期介入」の道を開き、治療戦略を立てる上で医師がより柔軟に選択肢を提供できるようになります。この流れは、複雑な治療アルゴリズムの中で、患者一人ひとりに合った「個別化治療(テーラーメイド医療)」へとシフトしていることを象徴しています。
社会・未来視点:このニュースが今後のUC治療のトレンドをどう変えるか
規制当局が、有効性だけでなく、投与経路の簡便化や、患者背景に応じた使用順序の柔軟化を認めることは、UC治療のトレンドが「有効性」から「QOL(生活の質)」へと重視する軸を広げていることを示します。今後は、複数の新規作用機序を持つ薬剤の中から、患者一人ひとりに最適な薬をAIやバイオマーカー(便中カルプロテクチンなど)を用いて特定する「Precision Medicine(精密医療)」の時代が加速していくでしょう。
-
期待できること:
- 治療の利便性向上。
- 二次無効時の次の選択肢の確保。
- 早期に経口薬治療を開始できる可能性。
-
現時点では不明なこと:
- これらの変更が日本の保険適用や診療ガイドラインにいつ反映されるか。
- 長期間の使用における稀な副作用プロファイル。
この情報の正確性
本記事で紹介した情報は、高い信頼性を持つ公的な情報源や学術的な研究に基づいています。
-
新薬発売情報(ベルスピティ):
国内の薬事専門紙による報道であり、日本の厚生労働省やPMDAによる「製造販売承認および保険適用」という公的規制発表に基づく情報です。信頼性は極めて高いと言えます。 -
治療動向の総括(FDA承認、ガイドライン改訂):
2025年末に発表された米国FDA(食品医薬品局)の承認情報総括や、国際的な治療ガイドラインの改訂(ACG 2025年版など)に基づいています。FDAの承認は、通常、複数の大規模なランダム化比較試験(RCT)の結果、および長期の安全性データに基づいて行われるため、非常に信頼性の高い情報です。
総合的に見て、本ニュースは公的な規制当局の決定やガイドライン改訂に基づいているため、情報の確実性は高いと評価できます。ただし、個々の患者さんへの適応は、患者様の病態、合併症、過去の治療歴を総合的に考慮した主治医の判断が必要であることに変わりはありません。
誤解を防ぐための注意点
新しい治療薬や治療戦略の登場は希望をもたらしますが、UCの治療は非常に個別性が高いものです。全ての患者さんに、新しい単回注射や経口薬が最良の選択肢であるとは限りません。
-
対象患者は限定されています:ベルスピティは、現時点では標準治療や従来の生物学的製剤で効果不十分だった、中等症から重症の難治性の患者様が主な対象となります。全てのUC患者様の第一選択薬ではありません。
-
長期的なリスク評価が不可欠です:新しい薬剤は利便性が高まる反面、それぞれ特有の副作用や慎重投与が必要なリスク(例:循環器系のリスクなど)が存在する可能性があります。治療を検討する際は、必ず有効性と安全性、特に長期的なリスクについて主治医と相談してください。先進治療薬を開始する際には、感染症のリスクを評価するために、事前に結核のスクリーニング検査などが強く推奨されています。
-
自己判断での治療中止は厳禁です:症状が安定している場合でも、自己判断で治療を変更したり中止したりすることは、再燃や重症化を招く非常に危険な行為です。常に医師の指示に従いましょう。
筆者は、再燃した際に青黛を再開したところ、1週間もせずに便の状態が戻った経験があります。この生薬の効果は個人的には大きいと感じていますが、医薬品ではないため、使用による肺高血圧症などの副作用の報告も存在します。繰り返しになりますが、青黛の利用は、その有効性だけでなく副作用のリスクも理解した上で、自己責任で行う必要があります。
Q&A
-
Q1: 今の薬で寛解が維持できている場合、すぐに新しい薬に切り替えるべきですか?
A: 今の薬で寛解(病状が落ち着いた状態)が維持できているのであれば、原則として治療を続けるべきです。新薬には、長期使用のデータがまだ不足している側面もありますし、薬剤の変更は、効果不十分になった場合や、副作用が耐えられない場合に検討されます。
-
Q2: 経口薬が早期に使用可能になったことで、注射薬(バイオ製剤)は使われなくなりますか?
A: 早期使用の可能性は広がりましたが、これは主に抗TNF阻害薬が臨床的に不適当と医師が判断した場合の選択肢です。IL-23阻害薬の維持療法が簡便化されるなど、注射薬を含む先進治療は、引き続き中等症から重症のUC治療において重要な役割を担います。

まとめとアクションプラン
2025年末の最新動向は、潰瘍性大腸炎の治療環境が、患者様の生活の質(QOL)向上と、より確実な病態コントロールを目指して、大きく進化していることを示しています。
- 新規の経口薬(S1P調整薬)「ベルスピティ」が日本国内で発売され、既存薬に不応な難治性の患者様にとって新たな選択肢が加わりました。
- 経口薬の早期使用や、注射薬の簡便化など、治療の利便性が向上しました。
- 治療目標が症状の改善だけでなく、「粘膜治癒」(内視鏡的寛解)を重視する方向へと進化しています。
これらの最新情報を、ご自身の治療にどう活かせるか、ぜひ前向きに検討してください。次回の受診時に、「このニュースを見ましたが、私の場合はどうですか?」と主治医に聞いてみましょう。
免責事項および参考情報
本記事は、公開された医療ニュースおよび研究結果の概要を紹介するものであり、特定の治療や薬剤の使用を推奨するものではありません。患者様の個別の診断、治療、または投薬選択に関する助言に代わるものではありません。治療方針の決定にあたっては、必ず主治医または専門医にご相談ください。


コメント