潰瘍性大腸炎(UC)の治療は、炎症を抑える新しい薬剤の登場により劇的に進歩しています。しかし、患者さんが長期的に安心して生活するためには、炎症が全身に及ぼす影響、特に見過ごされがちな「心臓の合併症」への対策が重要です。この度、日本の大規模なコホート研究(後方視的リアルワールドデータ解析)により、日本人UC患者様における主要心血管イベント(MACE:心筋梗塞や脳卒中など)のリスク要因が初めて具体的に特定されました。
この研究は、従来の治療が主に腸の炎症コントロールに焦点を当てていたのに対し、UC患者様の長期的な予後と生活の質(QOL)を真に向上させるために、全身的なリスク管理が不可欠であることを示しています。特に、高齢の患者様や併存疾患を持つ患者様にとって、治療戦略の見直しを促す極めて重要な情報です。
この記事を読むことで、以下の3点について理解が深まります。
- UC患者様が持つ主要心血管イベント(MACE)の具体的なリスク要因。
- なぜUCの炎症が心臓の健康に影響を与えるのかという背景。
- MACE予防のために、今日から主治医と何を相談すべきかという具体的な行動。
今回のニュースで押さえるべきポイント
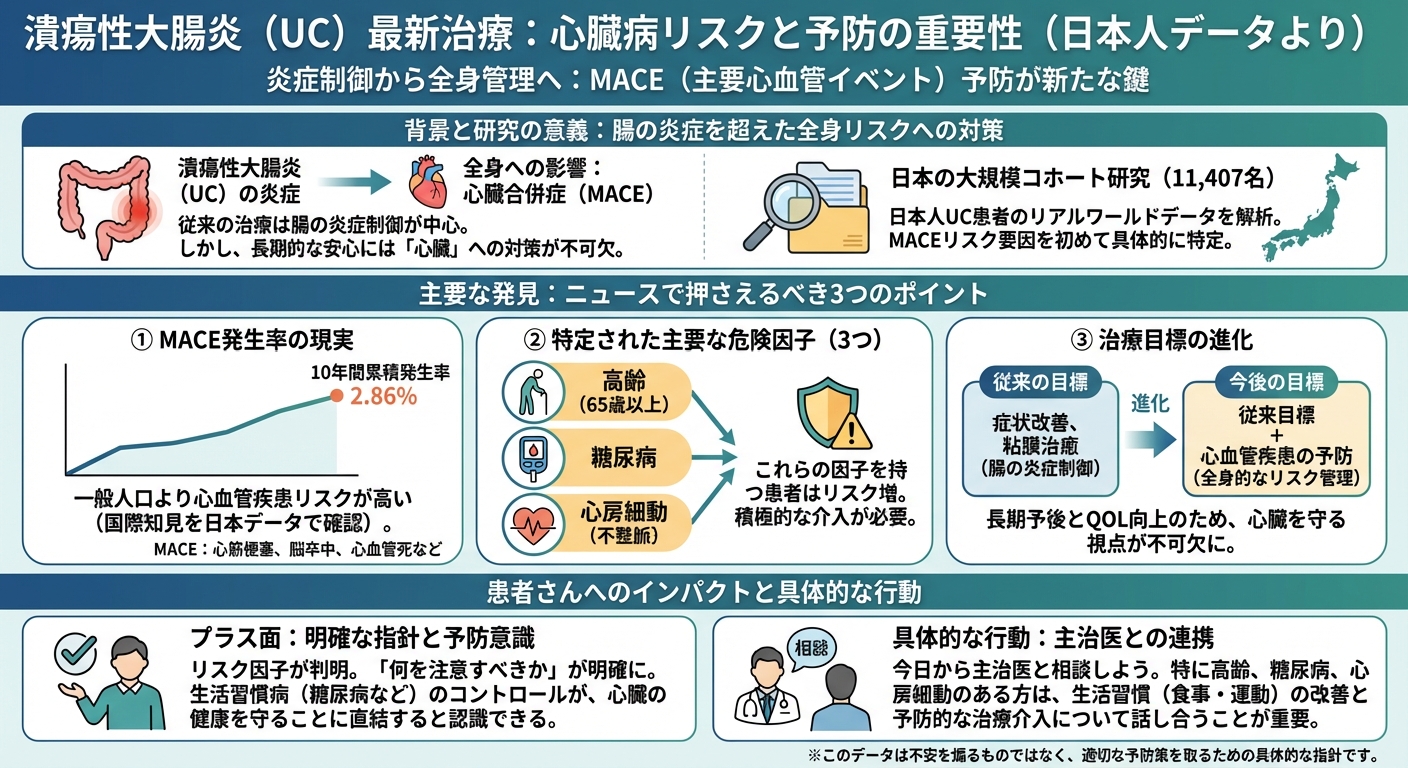
今回の研究は、1万1,407名の日本人潰瘍性大腸炎患者のデータを後方視的に解析した、非常に信頼性の高い「リアルワールドデータ」に基づいています。臨床試験(治験)では把握しにくい、実際の医療現場における長期的なリスクが浮き彫りになりました。
-
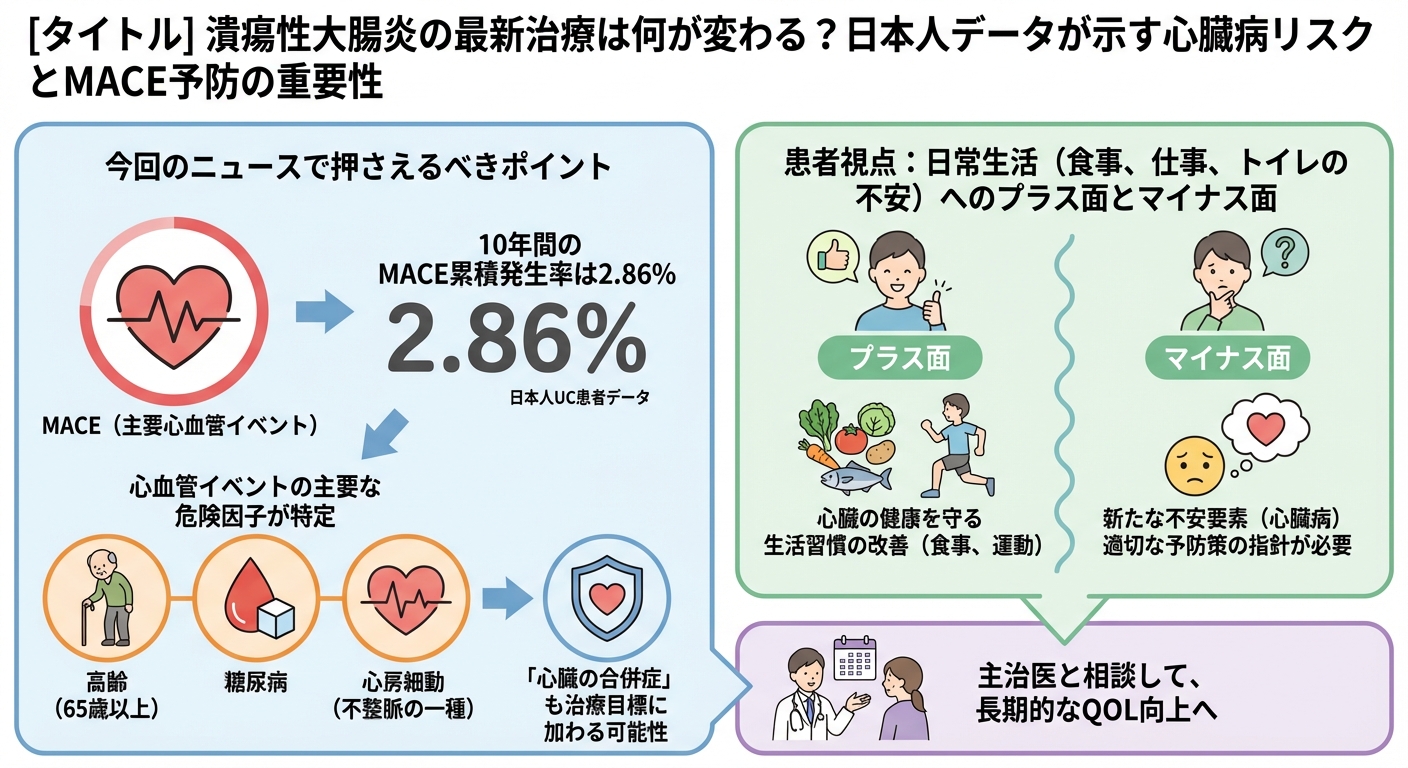
10年間のMACE累積発生率は2.86%
UCと診断された患者様における心筋梗塞、脳卒中、心血管死といった主要心血管イベント(MACE)の10年間での累積発生率は、約2.86%であることが明らかになりました。これは、炎症性腸疾患(IBD)患者が、一般人口よりも心血管疾患のリスクが高いという国際的な知見を、日本人データとして具体的に示したものです。
-
心血管イベントの主要な危険因子が特定
解析の結果、以下の3つがMACEの主要なリスク因子として特定されました。
- 高齢(65歳以上)
- 糖尿病
- 心房細動(不整脈の一種)
これらの因子を持つUC患者様は、特に心臓の合併症リスクが高まるため、より積極的な生活習慣の改善と予防的な治療介入が必要であることが示唆されています。
-
「心臓の合併症」も治療目標に加わる可能性
これまでのUC治療の目標は、下痢や血便といった症状の改善や、大腸の粘膜治癒(炎症を完全に抑えること)が中心でした。今回のデータは、患者様の長期的な予後を改善するために、心血管疾患の予防という全身的な視点を治療目標に組み込む必要性を強く示唆しています。
治療の現場と患者さんの生活に与えるインパクト
患者視点:日常生活(食事、仕事、トイレの不安)へのプラス面とマイナス面
潰瘍性大腸炎は慢性的な炎症疾患であり、その炎症が血管内皮の機能低下などを引き起こし、心臓の病気のリスクを高める可能性があります。この研究で具体的なリスク因子(高齢、糖尿病、心房細動)が分かったことは、患者様にとって「何を注意すべきか」が明確になるという点で大きなプラスです。例えば、糖尿病や高血圧といった生活習慣病のコントロールが、単にその病気を治すだけでなく、UC患者様の心臓の健康を守ることにも直結すると認識できます。
一方で、マイナス面として、既に多くの病気と向き合っている中で、「心臓病」という新たな不安要素が増える可能性があります。しかし、このデータは不安を煽るものではなく、適切な予防策を取るための具体的な指針と捉えるべきです。生活習慣の改善、特に食事や運動の管理の重要性が再認識されるでしょう。
筆者自信は、青黛(セイタイン)という生薬を服用して、潰瘍性大腸炎の症状を抑えることができています。あくまでも認可されている薬や生薬ではないので、利用する際は、できれば医師に相談した上で、自己責任で利用してほしいと考えています。UC患者様にとって、腸の炎症を抑えることが全身的なリスク低減に繋がるという認識を持つことが大切です。
医療者視点:既存薬(5-ASA、バイオ製剤等)との使い分けの可能性
消化器内科医にとって、この研究は心血管リスクの高い患者様を層別化し、より積極的に炎症を抑制する治療(粘膜治癒を目指す治療)を提案する強力な根拠となります。UCの炎症を徹底的に抑え込むことが、長期的にMACEのリスクを低減する可能性があるためです。また、バイオ製剤(エンタイビオなど)やJAK阻害薬(ゼルヤンツなど)など、心血管イベントに対するリスクプロファイルが異なる薬剤を、患者様の併存疾患に応じてより慎重に選択する個別化治療(精密医療)が加速するでしょう。
社会・未来視点:このニュースが今後のUC治療のトレンドをどう変えるか
UC治療のトレンドは、単に腸管だけの問題として捉えるのではなく、全身的な炎症疾患として捉える方向へとシフトしています。今回のデータは、心臓病だけでなく、UC患者様が抱える他の合併症(関節炎、眼症状など)も含めた全身管理のガイドラインが強化されるきっかけとなる可能性があります。また、炎症性腸疾患(IBD)と心血管疾患の関連性に関する基礎研究(例:腸内細菌叢の変化が血管の炎症に与える影響)がさらに加速することが期待されます。
- 期待できること:
- 高齢、糖尿病、心房細動といった高リスク患者への集中的なMACE予防戦略が確立される可能性。
- 生活習慣の改善や既存治療(5-ASA製剤など)が、長期的な心臓の健康維持に貢献する強力な動機付けとなること。
- 現時点では不明なこと:
- UCの治療薬(5-ASA、バイオ製剤など)そのものが、MACEリスクをどの程度低減できるかの直接的なエビデンス。
- MACEリスク低減のために、血圧や血糖値をどの水準まで管理すべきかという具体的な目標値(ターゲット)。
この情報の正確性
この研究は、特定の病院でのデータや小規模な臨床試験(治験)の結果ではなく、11,407名という大規模な日本人UC患者のデータを基にした「後方視的コホート研究」(リアルワールドデータ)です。これは、実際の医療現場における治療と予後を反映しており、その科学的根拠(エビデンス)は非常に高いと評価されます。
後方視的コホート研究は、ランダム化比較試験(RCT)のように直接的な原因と結果を証明するものではありませんが、現実世界でのリスク因子を特定する上で最も信頼性の高い手法の一つです。特に日本人患者のみを対象としているため、欧米のデータでは見過ごされがちな、日本固有の生活習慣や遺伝的背景に基づくリスクを反映している可能性があります。
ただし、個々の患者さんへの適応は、患者様が持つ他の疾患や現在の治療状況を考慮した上で、必ず主治医の判断が必要となります。
誤解を防ぐための注意点
今回のデータは、潰瘍性大腸炎患者様が悪性腫瘍(がん)だけでなく、心血管疾患という別のリスクも抱えていることを示しました。しかし、これは全てのUC患者様がすぐに心臓病になるという意味ではありません。リスクが高い層を把握し、早期に介入するための情報です。
-
自己判断による治療中止は厳禁
潰瘍性大腸炎の症状が落ち着いている寛解期であっても、主治医に相談なく、処方されている薬(5-ASA製剤、ステロイド、バイオ製剤など)を自己判断で減量したり中止したりすることは、症状の再燃や大腸がんリスクを高めることにつながります。特に、UCの炎症が長引くこと自体が、心血管イベントのリスクを高める要因となり得るため、腸の炎症をしっかり抑えることが重要ですす。
-
心臓の専門医との連携を
特に65歳以上の方、または糖尿病や心房細動と診断されているUC患者様は、消化器内科の主治医だけでなく、心臓の専門医(循環器内科)とも連携を取り、心臓の定期的なチェックアップ(検診)を検討することが推奨されます。
Q&A
Q. 炎症が落ち着いている寛解期でも、心臓の病気に注意が必要でしょうか?
A. はい、注意が必要です。心血管イベントの累積発生率は10年という長期で評価されています。また、この研究で特定されたリスク因子(高齢、糖尿病、心房細動)は、UCの活動期や寛解期にかかわらず存在するものです。寛解期であっても、これらのリスク因子をお持ちの場合は、血圧や血糖値の管理といった生活習慣の改善と、定期的な健康診断を継続することが非常に重要です。
Q. MACEを予防するために、何か新しい薬を始めるべきでしょうか?
A. MACE予防は、まず高血圧、糖尿病、高脂血症、心房細動といった既知の心血管リスク因子を適切に管理することが基本となります。UC治療薬(5-ASA製剤、バイオ製剤など)そのものがMACEリスクを直接的に下げるかどうかは、今後の研究で明らかになる部分もありますが、現時点ではUCの炎症をしっかり抑え、粘膜治癒を達成することが全身的な炎症を抑え、結果的にMACEリスク低減に繋がる可能性が示唆されます。治療方針は必ず専門医と相談してください。
まとめとアクションプラン
日本の大規模データにより、潰瘍性大腸炎患者様にとって、高齢(65歳以上)、糖尿病、心房細動が主要心血管イベント(MACE)の重要なリスク因子であることが特定されました。このニュースの重要な要点を改めて確認しましょう。
- 日本人UC患者の10年間のMACE累積発生率は2.86%であり、特に心血管リスク因子を持つ患者様は注意が必要です。
- UC治療は腸の炎症を抑えるだけでなく、全身的な合併症(心臓病など)の予防という長期的な視点が重要になっています。
- 次回の受診時には、主治医に「心血管リスク(血圧、血糖、不整脈など)について、私の場合はどうですか?」と具体的に相談し、生活習慣の改善について助言をもらいましょう。
免責事項と参考情報
本記事は、最新の医学論文および研究情報に基づき情報提供を目的として作成されています。特定の治療法や薬剤の使用を推奨するものではありません。潰瘍性大腸炎の診断、治療方針の決定、および薬剤の選択については、必ず専門の医療機関で主治医と相談してください。自己判断による服薬の中断や治療の変更は、症状の悪化や重篤な合併症につながる危険があるため厳禁です。
参考リンク(一次情報):


コメント