潰瘍性大腸炎(UC)と診断された患者さんの多くは、日常の再燃の恐怖だけでなく、長期的な「がんリスク」を懸念されています。これまで、その焦点は大腸がんの予防に置かれてきましたが、この度、UC患者さんが非患者と比較して、皮膚がんを除く悪性腫瘍の発生率が2倍以上高いという、全身的なリスクを示す大規模なリアルワールドデータ(RWD)が発表されました。
この知見は、UCの治療目標が単なる症状改善や大腸がん予防に留まらず、全身的な安全性の長期管理へと進化していることを示唆しています。
この記事では、米国の医療管理データベースを用いた大規模調査の結果をもとに、医学論文の難解なデータを、患者さんの「希望」と「日常の安心」につながる情報に変換して解説します。既存の治療法に対する漠然とした不安を軽減し、主治医との建設的な対話に役立てていただくことを目的とします。
この記事でわかる3つのこと
- UC患者さんが抱える、大腸がん以外の「全身的な悪性腫瘍リスク」の客観的な数値。
- なぜ腸の炎症を徹底的に抑え込むこと(粘膜治癒)が、長期予後にとって最も重要なのか。
- 生物学的製剤などの最新の高度治療薬の安全性について、データが示す現実。
今回のニュースで押さえるべきポイント
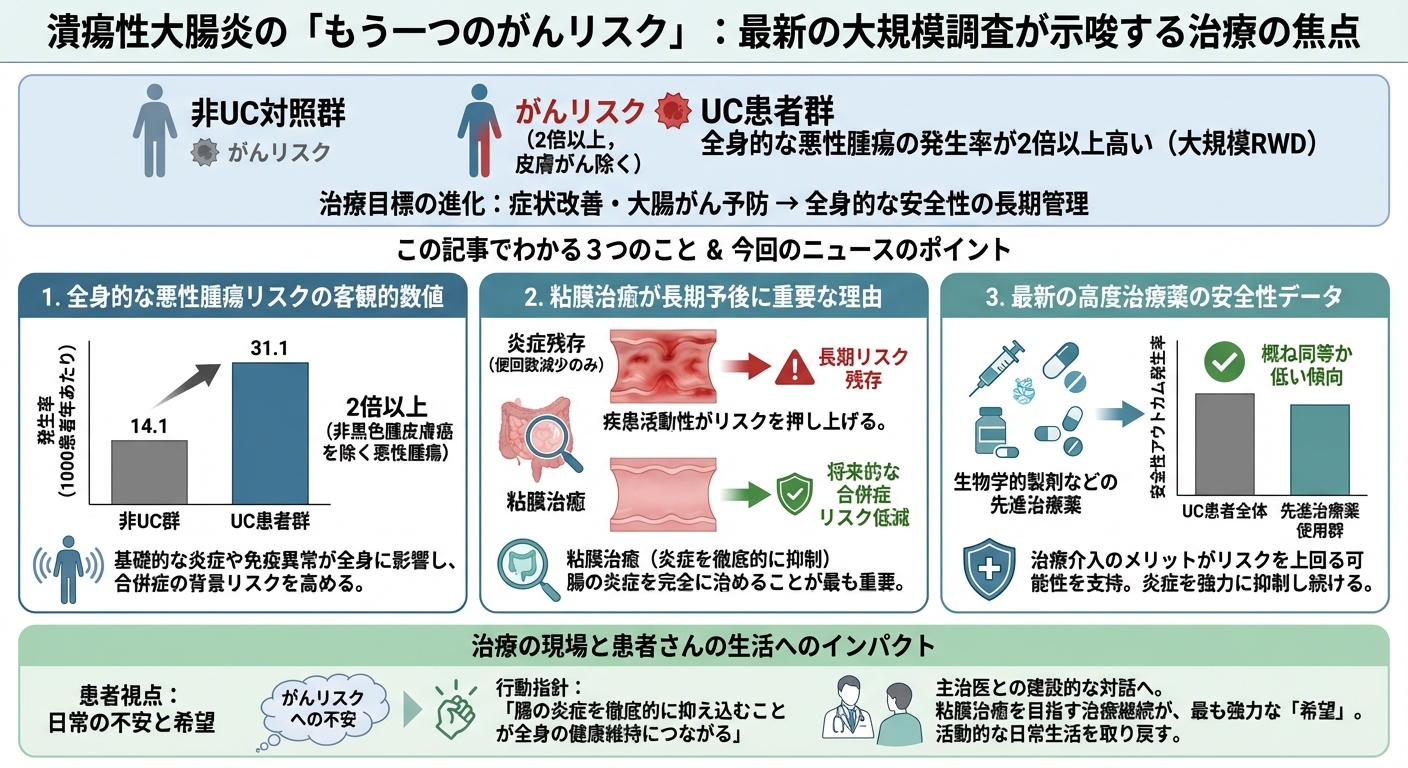
この調査は、UC患者32,170人と非UC対照群160,795人を対象とした大規模な後向きコホート研究に基づいています。このリアルワールドデータ(RWD)が明らかにした、核心的な結論を構造化して解説します。
-
全身的な悪性腫瘍リスクが2倍以上に増加
UC患者全体は、非UC対照群と比較して、評価されたほとんどの安全性アウトカムで発生率が有意に高いことが確認されました。特に、非黒色腫皮膚癌を除く悪性腫瘍の発生率は、UC患者群で非UC群の2倍以上でした(1000患者年あたり31.1 vs 14.1)。これは、UCという疾患が持つ基礎的な炎症や免疫異常が、大腸以外の全身にも影響を及ぼし、様々な合併症の背景リスクを高めていることを示しています。
-
疾患活動性が全身リスクを押し上げる
この研究結果は、UC患者さんが持つ悪性腫瘍などのリスクが、疾患そのものの活動性や基礎的な炎症状態によって高まることを強く裏付けています。つまり、便の回数が減ったからといって、腸の炎症が完全に治まっていない(粘膜治癒に至っていない)場合、長期的なリスクは依然として残る可能性が示唆されます。
-
最新の高度治療薬の安全性が支持される
生物学的製剤などの先進治療薬(特定の免疫を標的とする治療法)を使用している患者群は、UC患者全体と比較して、悪性腫瘍を含む安全性アウトカムの発生率が概ね同等か、あるいは低い傾向にありました。これは、治療に対する漠然とした不安を軽減し、炎症を強力に抑制し続ける治療介入のメリットが、リスクを上回る可能性を強く支持するデータです。
治療の現場と患者さんの生活に与えるインパクト
この大規模調査の結果は、UCの治療戦略と患者さんの日常的な安心感に大きな変化をもたらす可能性を秘めています。データが示す現実が、私たちの生活や医療現場にどのような影響を与えるのかを深掘りします。
患者視点:日常の不安と希望
UC患者さんの最大の懸念の一つである「がんリスク」について、大腸がん以外にも警戒すべき全身的な背景リスクがあることが、客観的な数値で示されました。この事実は一時的な不安を引き起こすかもしれませんが、裏を返せば、「腸の炎症を徹底的に抑え込むことが全身の健康維持につながる」という、具体的な行動指針を得られたことになります。つまり、症状が落ち着いていても、主治医と共に粘膜治癒を目指す治療を継続することが、将来的な合併症リスクを減らすための最も強力な「希望」となるのです。仕事や旅行など、活動的な日常生活を取り戻すためにも、長期的なリスク管理の重要性が再認識されます。
医療者視点:治療戦略の再構築
医療者にとって、このデータは治療目標を再設定する強力な根拠となります。従来のように「症状の寛解(寛解)」や「ステロイド離脱」だけでなく、「粘膜治癒」と「全身的な安全性管理」を最上位の目標とすることが不可欠になります。既存薬(5-ASA製剤、ステロイド)で症状が落ち着いていても、炎症がくすぶっている場合は、生物学的製剤やJAK阻害薬などの高度治療薬を早期に導入し、全身リスクを低減する戦略が支持される可能性があります。これらの高度治療薬は、単なる症状緩和ではなく、長期的な予後改善のための「保険」として位置づけられるでしょう。
社会・未来視点:UC治療のトレンド
このニュースは、UC治療がより「予防医学」としての側面を強化していくトレンドを示しています。将来的に、高度治療薬の安全性がRWDによって裏付けられたことで、治療ガイドラインにおいても、より積極的な早期介入が推奨されるようになる可能性があります。保険制度や社会全体としても、UCを単なる消化器疾患としてではなく、全身性の自己免疫疾患として捉え直し、長期的なリスク管理を重視した医療体制が構築されていくことが期待されます。
期待できることと現時点では不明なこと
- 期待できること: 粘膜治癒を目指す治療の継続が、大腸がん以外の全身的な悪性腫瘍リスクも低減する可能性が示唆されます。また、高度治療薬の使用が、この全身リスクをUC患者全体と同等以下に抑える可能性が支持されました。
- 現時点では不明なこと: 今回の研究は後向きの観察研究であり、特定の治療薬が悪性腫瘍リスクを直接的に「予防」する因果関係までは証明されていません。また、人種や生活習慣など、米国のデータベースに含まれない要因が、日本人患者にどのように影響するかは、今後の国内データ蓄積が必要です。
この情報の正確性
本調査は、米国の医療管理データベースを用いた大規模な後向きコホート研究(観察研究)であり、その信頼性は非常に高いと言えます。研究デザインと対象者について、客観的な事実をまとめます。
- 研究デザイン: リアルワールドデータ(RWD)を用いた後向きコホート研究です。特定の治療法をランダムに割り付ける臨床試験(RCT)ではありませんが、実際の診療現場のデータを大規模に収集しているため、一般の患者さんの実態を反映しやすいという利点があります。
- 対象者数と比較対象: UC患者32,170人に対し、非UC対照群160,795人と、極めて大規模な人数を比較しており、統計的な信頼性が高いです。
- 一次情報の透明性: 本レポートの根拠となる研究論文は、信頼できる医学データベースに登録または出版されたものです。透明性の高いデータに基づいていると判断できます。
ただし、観察研究であるため、結果は「関連性」を示唆するものであり、「因果関係」を断定するものではありません。また、個々の患者さんの疾患の活動性、既往歴、年齢、治療歴は多様です。本情報が示す一般的な傾向を踏まえつつも、個々の患者さんへの適応は、必ず専門の医療機関を受診し、主治医の判断に従うことが必要不可欠です。
誤解を防ぐための注意点
このニュースは希望を与えるものですが、誤解や自己判断による不利益を防ぐために、いくつかの重要な注意点を理解しておく必要があります。
-
治療薬は誰にでも効くわけではありません
高度治療薬を含め、UCの治療薬は患者さん一人ひとりの病態や体質によって効果が異なります。データ全体として安全性が示唆されたとしても、特定の薬剤がご自身に最適な治療法であるかどうかは、主治医と相談して決定する必要があります。
-
副作用のリスクはゼロではありません
どのような治療薬にも、効果と同時に副作用のリスクが存在します。生物学的製剤などの高度治療薬は、感染症のリスクなど、注意すべき副作用が知られています。治療のメリット(全身的なリスク低減)とデメリット(副作用の可能性)を正しく理解し、定期的な検査を受けながら治療を継続することが重要です。
-
自己判断での治療中止は危険です
症状が落ち着いたからといって、医師の指示なく治療を中止することは厳禁です。炎症が再燃し、全身的なリスクが再び高まる危険性があります。治療方針を変更する際は、必ず主治医に相談してください。
-
筆者自身の経験について
なお、私自身(筆者)は、承認薬ではない青黛(セイタイン)という生薬を服用することで、潰瘍性大腸炎の症状を抑えられている経験を持っています。これはあくまで筆者の個人的な体験であり、認可されている薬や生薬ではありません。もしご使用を検討される場合は、必ず主治医にご相談の上、全て自己責任でご利用ください。
Q&A
この研究結果を受けて、患者さんから寄せられがちな疑問にお答えします。
Q1: 今の薬で症状が落ち着いていますが、全身的なリスクを減らすために、すぐに高度治療薬に切り替えるべきでしょうか?
A1: 直ちに切り替える必要はありません。重要なのは、現在の治療で「粘膜治癒」が達成されているかどうかです。症状(下痢や血便)が落ち着いていても、内視鏡検査で炎症が残っている場合は、主治医と相談し、高度治療薬の導入を含めた治療強化を検討する可能性があります。しかし、すべては現在の病状とリスクに応じて判断されます。まずは今の治療状況を主治医に確認しましょう。
Q2: この研究では悪性腫瘍のリスクが話題になっていますが、高度治療薬を使うことで、かえってがんリスクが高まることはないのでしょうか?
A2: 過去に、一部の免疫抑制剤では特定のリンパ腫リスクなどが指摘された例はあります。しかし、この大規模なリアルワールドデータは、高度治療薬の使用群が、UC患者全体と比較して安全性の発生率が概ね同等か低い傾向にあったことを示しています。これは、高度治療薬が炎症を強力に抑制することで、疾患活動性が引き起こす全身的なリスク(がんを含む)を抑えるメリットの方が大きい可能性を示唆しています。治療によるリスクと、疾患が持つリスクのバランスを理解することが重要です。

まとめとアクションプラン
今回の最新の大規模調査は、潰瘍性大腸炎の治療戦略に新たな視点をもたらしました。患者さんがこの情報をもとに、前向きな治療に臨むための3つの要点と行動計画をまとめます。
- 全身リスクの理解: UCは消化器に留まらず、全身の悪性腫瘍リスク(皮膚がんを除く)を2倍以上高める背景リスクを持つことが客観的に示されました。
- 粘膜治癒の追求: 長期的な合併症と全身リスクを低減するためには、症状緩和だけでなく、腸の炎症を完全に治める粘膜治癒を治療の最優先目標としましょう。
- 主治医との対話: 最新データは高度治療薬の安全性と有効性を裏付けています。現在の治療で粘膜治癒に至っているか、将来のリスクをどう管理していくかについて、この情報を参考に主治医と積極的に話し合ってください。
免責事項
本レポートは、過去20日以内にPubMedに登録または出版された潰瘍性大腸炎に関する信頼できる研究論文を探索・抽出したものです。これらの情報は、特定の研究結果の概要をまとめたものであり、一般的な医療情報提供を目的としています。
個々の患者さんの診断や治療方針は、必ず専門の医療機関を受診し、担当医にご相談の上で決定してください。
参考リンク


コメント