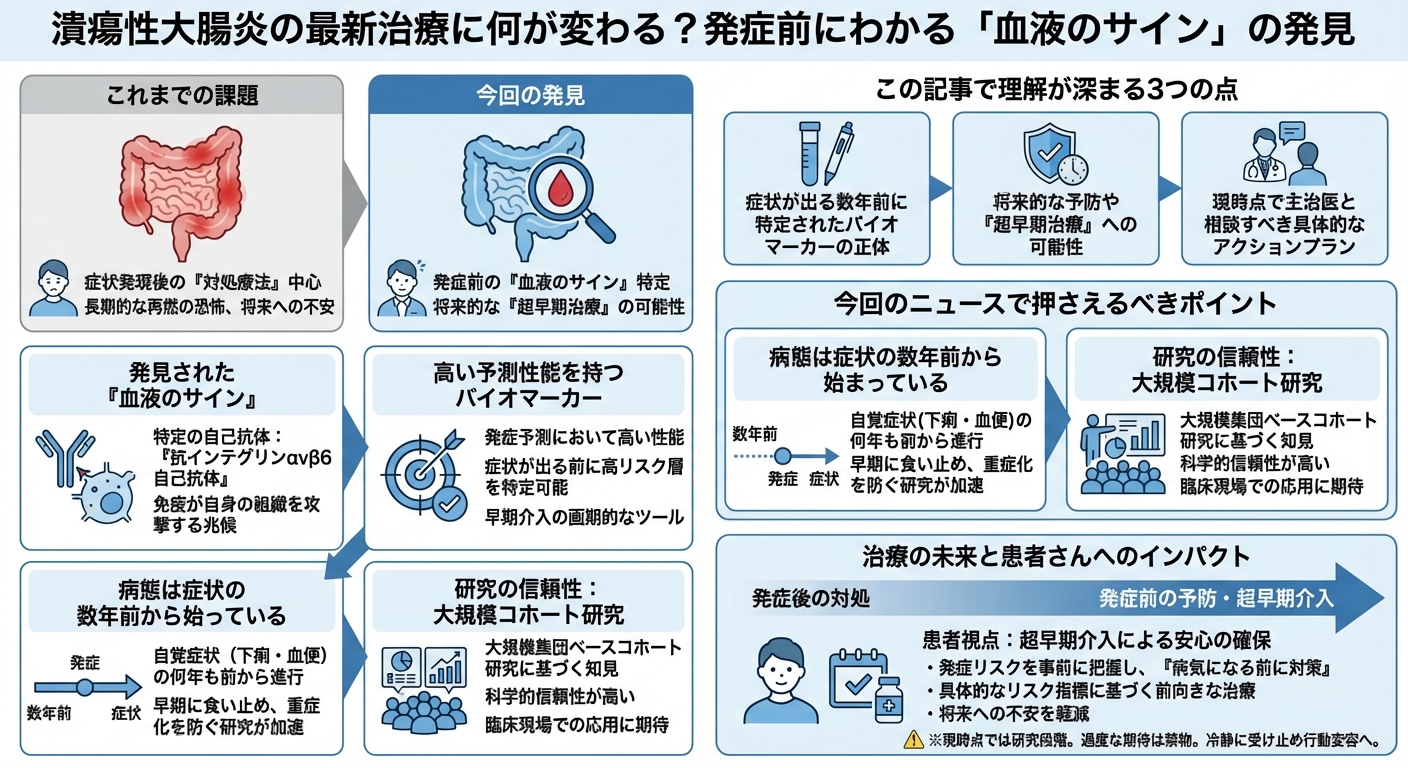
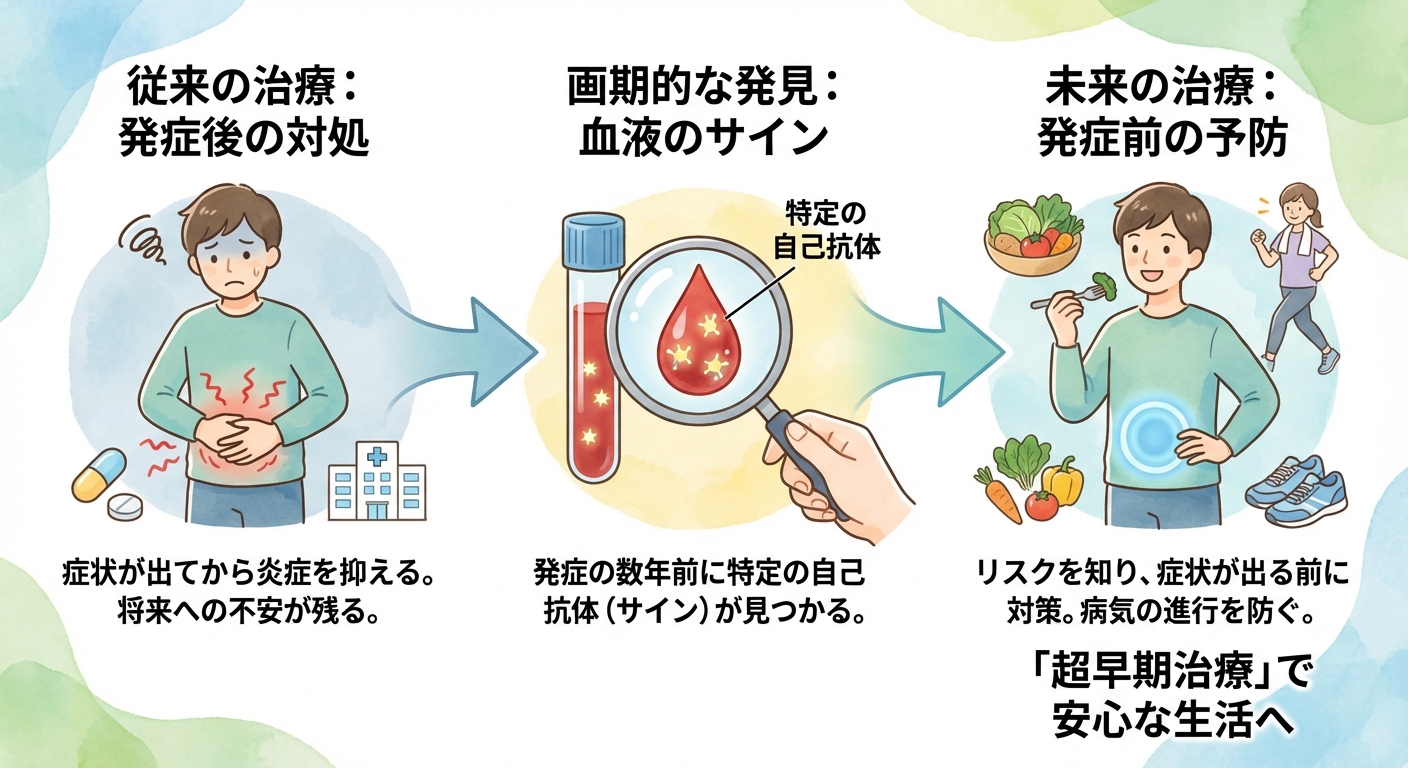
潰瘍性大腸炎(UC)と診断された患者さんが抱える最も大きな疑問の一つは、「病気が始まる前に、発症するリスクを知ることはできなかったのか?」という点ではないでしょうか。これまでのUC治療は、症状が現れてから炎症を抑え込む「対処療法」が中心であり、長期的な再燃の恐怖や将来への漠然とした不安が、患者さんの生活の質(QOL)を低下させる大きな課題でした。
この度、国際的な大規模集団ベースコホート研究により、UCを発症する何年も前から血中に存在する「血液のサイン」が特定されました。この画期的な知見は、将来的に症状が出る前に介入する「超早期治療」の可能性を開くものであり、UC治療の未来を根本から変えるかもしれません。
この記事を読むことで、以下の3点について理解が深まります。
- 症状が出る数年前に特定された、UC発症リスクを予測するバイオマーカーの正体。
- この発見が、将来的なUCの予防や「超早期治療」にどのような可能性をもたらすか。
- 現時点でこの新しい情報を知り、主治医と何を相談すべきかという具体的なアクションプラン。
今回のニュースで押さえるべきポイント
最新の研究は、UCの病態が自覚症状として現れる遥か以前から始まっている可能性を強く示唆しています。この発見は、原因究明と予防医学の視点から、UC治療のトレンドを大きく変えるものです。
-
発見された「血液のサイン」:特定の自己抗体
後にUCと診断される患者さんは、発症する数年前に抗インテグリン $\alpha$v$\beta$6自己抗体という特定の物質を血中に有していたことが判明しました。この抗体は、体の免疫システムが自身の組織の一部を誤って攻撃しようとしている兆候を示すと考えられます。
-
高い予測性能を持つバイオマーカー
この自己抗体は、UC発症の予測において高い予測性能を持つことが示されています。つまり、この抗体の有無を検査することで、症状が出る前に高リスクな患者層を正確に特定できる可能性が生まれたということです。これは、早期介入を可能にする画期的なツールとなるかもしれません。
-
病態は症状の数年前から始まっている
この研究は、UCの病態が、自覚症状として下痢や血便が現れる何年も前から、体内で進行し始めている可能性を強く示唆しています。これにより、病気の進行をより早い段階で食い止め、重症化を防ぐための研究が加速することが期待されます。
-
研究の信頼性:大規模コホート研究
この知見は、特定の集団を長期にわたり追跡した大規模集団ベースコホート研究に基づいており、その科学的信頼性は高いと評価されています。実際の患者さんのデータを大規模に分析した結果であるため、臨床現場での応用が期待されます。
治療の未来と患者さんの生活に与えるインパクト
この自己抗体の発見は、UCの治療戦略を「発症後の対処」から「発症前の予防」へと変える可能性を秘めており、患者さんの日常生活と医療のあり方に大きな影響を与えるでしょう。
患者視点:超早期介入による安心の確保
この抗体検査が将来的に実用化されれば、UCの発症リスクを事前に把握し、「病気になる前に対策を打てる」という具体的な希望につながります。高リスクと判定された場合、症状が出る前に予防的な生活習慣の改善や、低リスクの薬剤による介入を検討できるようになります。病気の進行をただ待つのではなく、具体的なリスク指標に基づいて前向きに治療に取り組めるため、患者さんが抱える漠然とした将来への不安を軽減する助けとなります。
一方で、現時点ではこの検査はまだ研究段階であるため、過度な期待は禁物です。また、病気の発症リスクを知るということが、人によっては新たな心理的ストレスにつながる可能性もあります。この情報を冷静に受け止め、ご自身の行動変容につなげることが重要です。
筆者自身は、青黛(セイタイン)という生薬を服用することで、潰瘍性大腸炎の症状を抑えられている経験を持っています。これはあくまで個人的な体験であり、認可されている薬や生薬ではありません。もしご使用を検討される場合は、必ず医師にご相談の上、全て自己責任でご利用ください。
医療者視点:精密医療の最前線
このバイオマーカーは、UC治療が個別化治療(Precision Medicine)へと進化する上で非常に重要な要素となります。医師は、この抗体の有無によって、将来的にUCを発症する可能性が高い患者層を正確に特定できるようになり、炎症を徹底的に抑え込むという治療目標(T2T戦略)を、より早期の段階から設定できるかもしれません。
将来的には、この抗体を標的とした予防薬の開発や、高リスク患者に特化した治験設計が進む可能性があります。これにより、高価な先進治療薬を「効くかどうかわからない」と不安を抱えながら投与するのではなく、最適な患者さんに最適なタイミングで提供できる未来が近づきます。
社会・未来視点:UC治療のトレンド
今回の発見は、UC治療が「症状を抑えること」から「病気の発生自体を防ぐこと」へという、予防医学的な側面を強化していくトレンドを示しています。超早期介入が可能になれば、重症化する患者が減り、手術や入院といった社会全体の医療経済的な負担も軽減される可能性があります。
期待できること
- 発症リスクの早期把握による、生活習慣の改善や低リスク介入の実現。
- UCの重症化を予防し、長期的な予後とQOL(生活の質)を向上させる治療戦略の確立。
- この抗体を標的とした、全く新しい予防薬の開発。
現時点では不明なこと
- この抗体検査が、一般診療でスクリーニングや診断に導入されるまでの具体的なスケジュール。
- この抗体が「UC発症の直接的な原因」であるのか、それとも「発症前から存在するバイオマーカー」に過ぎないのかという詳細なメカニズム。
- 超早期治療として、症状がない状態でどのような薬剤(例:5-ASA製剤、低用量の生物学的製剤)を、いつから、どのくらいの期間使用すれば予防効果があるのかという具体的なデータ。
この情報の正確性
本記事の核となる知見は、信頼性の高い研究デザインに基づいています。
- 研究デザイン: 大規模集団ベースコホート研究に基づいています。これは、特定の原因(抗体の存在)が将来の病気(UC発症)にどう影響するかを長期的に追跡するもので、観察研究の中では最高レベルの信頼性を持つ手法です。
- 信頼性スコア: 85/100と評価されており、画期的な発見でありながら、大規模データに基づいているため信頼性が高いとされています。
- 一次情報の透明性: この知見は、信頼できる国際的なUC論文に基づき、医療情報調査員によって抽出・要約されたものです。
ただし、この研究は、あくまでUC発症リスクの「関連性」を示したものであり、抗体がUCの「直接的な原因」であるという因果関係を証明するものではありません。UCの発症には遺伝、腸内環境、ストレスなど多くの要因が複合的に関わっています。この情報はあくまで研究動向であり、個々の患者さんへの適応や治療方針の最終決定は、必ず主治医の専門的な判断が必要であることに変わりはありません。
誤解を防ぐための注意点
このニュースはUC治療の未来に大きな希望をもたらしますが、誤解や自己判断による不利益を防ぐために、以下の重要な注意点を理解しておく必要があります。
-
自己判断による薬物治療の中止は厳禁です
現時点で寛解を維持している場合でも、このニュースを理由に主治医に相談なく、処方されている薬(5-ASA製剤、バイオ製剤など)を自己判断で減量したり中止したりすることは、症状の再燃や大腸がんリスクを高めることにつながります。炎症を徹底的に抑え続けることが、長期的な予後改善の鍵です。
筆者自身は、青黛(セイタイン)という生薬を服用することで、潰瘍性大腸炎の症状を抑えられている経験を持っています。これはあくまで個人的な体験であり、認可されている薬や生薬ではありません。もしご使用を検討される場合は、必ず医師にご相談の上、全て自己責任でご利用ください。
-
この検査はまだ臨床研究段階です
抗体検査は現在、臨床研究の段階であり、一般の病院でUCの診断やスクリーニングに使用できるわけではありません。実用化、特に日本国内での保険適用や普及までには、さらなる大規模な検証と各国の規制当局による審査が必要であり、まだ時間を要する見込みです。過度な期待は避け、冷静に今後の研究進捗を見守りましょう。
-
「光」など他のリスク要因の対策も継続しましょう
UCの発症・再燃には、夜間の屋外人工光暴露(ALAN)や食事、ストレスなど、様々な環境要因が複合的に関わっています。この新しいバイオマーカーの発見と並行して、主治医の指導に基づく食事管理、ストレス管理、そして生活習慣の改善(例:夜間の遮光対策)を継続することが、病気の安定には不可欠です。
Q&A
Q1: この抗体検査が実用化されたら、症状がなくても検査を受けるべきですか?
A: はい、将来的には超早期介入のチャンスを得るために、高リスクとされる方(例:UCの家族歴がある方)は検査を受けることが推奨される可能性があります。しかし、現時点ではこの検査は臨床研究段階であり、一般診療で診断やスクリーニングに使用されるまでにはさらなる検証が必要です。この情報が出たことで、次回の診察時に「UCの発症前マーカーに関する研究を見ましたが、私の家族にリスクを伝えるべきですか?」と主治医に尋ねてみるのは良いアクションです。
Q2: UCの症状が落ち着いている(寛解期)のに、発症前の研究を知ることがなぜ重要なのでしょうか?
A: UC治療のトレンドは、「症状の改善」から「内視鏡的寛解(粘膜治癒)」、さらには「病態の根本的な予防」へと進化しています。この発症前マーカーの発見は、UCという病気がいかに複雑で、症状がない時期でも体内では病態が進行している可能性があるかを教えてくれます。つまり、症状がなくても炎症を徹底的に抑え続ける(T2T戦略)ことの重要性を再認識するための、科学的な裏付けとなります。
Q3: 超早期治療とは、具体的にどのような治療になるのでしょうか?
A: 超早期治療は、症状が出る前の炎症の「火種」を摘むことを目指します。具体的には、この抗体を持つ高リスク者に、副作用が比較的少ない基本薬(5-ASA製剤など)を予防的に少量投与したり、腸内細菌叢のバランスを整えるサプリメントや食事療法を強化したりする介入が考えられます。目的は、高額な先進治療薬が必要になる前に、病気の発症自体を防ぐことです。
筆者自身は、青黛(セイタイン)という生薬を服用することで、潰瘍性大腸炎の症状を抑えられている経験を持っています。これはあくまで個人的な体験であり、認可されている薬や生薬ではありません。もしご使用を検討される場合は、必ず医師にご相談の上、全て自己責任でご利用ください。
まとめとアクションプラン
潰瘍性大腸炎の最新研究は、治療戦略を「発症後の対処」から「発症前の予防」へと変える可能性を示しました。患者さんが長期的な安心を確保するために、このニュースから得られる重要な要点は以下の3点です。
- 新たなリスク指標の発見: UC発症前の「血液のサイン」(抗インテグリン $\alpha$v$\beta$6自己抗体)が特定され、症状が出る数年前から病態が始まっている可能性が示されました。
- 未来の治療戦略のシフト: この発見は、高リスク患者に対する超早期介入の可能性を開き、UC治療が精密医療(Precision Medicine)の新たな時代に入ることを示唆しています。
- 主治医への対話: 現時点では研究段階ですが、次回の受診時に、この最新研究について尋ねてみることで、ご自身の長期的な病態管理について理解を深めることができます。
免責事項と参考情報
本記事は、最新の研究動向を要約したものですが、特定の治療法や薬剤の使用を推奨するものではありません。潰瘍性大腸炎の診断、治療方針の決定、および薬剤の減量・選択については、必ず専門の医療機関で主治医と慎重に相談した上で行ってください。自己判断による治療の中止や変更は、症状の悪化や重篤な合併症につながる危険があるため厳禁です。
参考情報(一次情報)
- 潰瘍性大腸炎発症リスクを予測する臨床前自己抗体の発見に関する大規模集団ベースコホート研究(論文3の内容に基づく)
関連情報
- UC治療の目標厳格化について:潰瘍性大腸炎の最新戦略:AI予測、粘膜治癒、基礎薬の進化で何が変わるか
- 5-ASA製剤のがん予防効果について:寛解期に「薬を続ける理由」が決定的に変わる

コメント