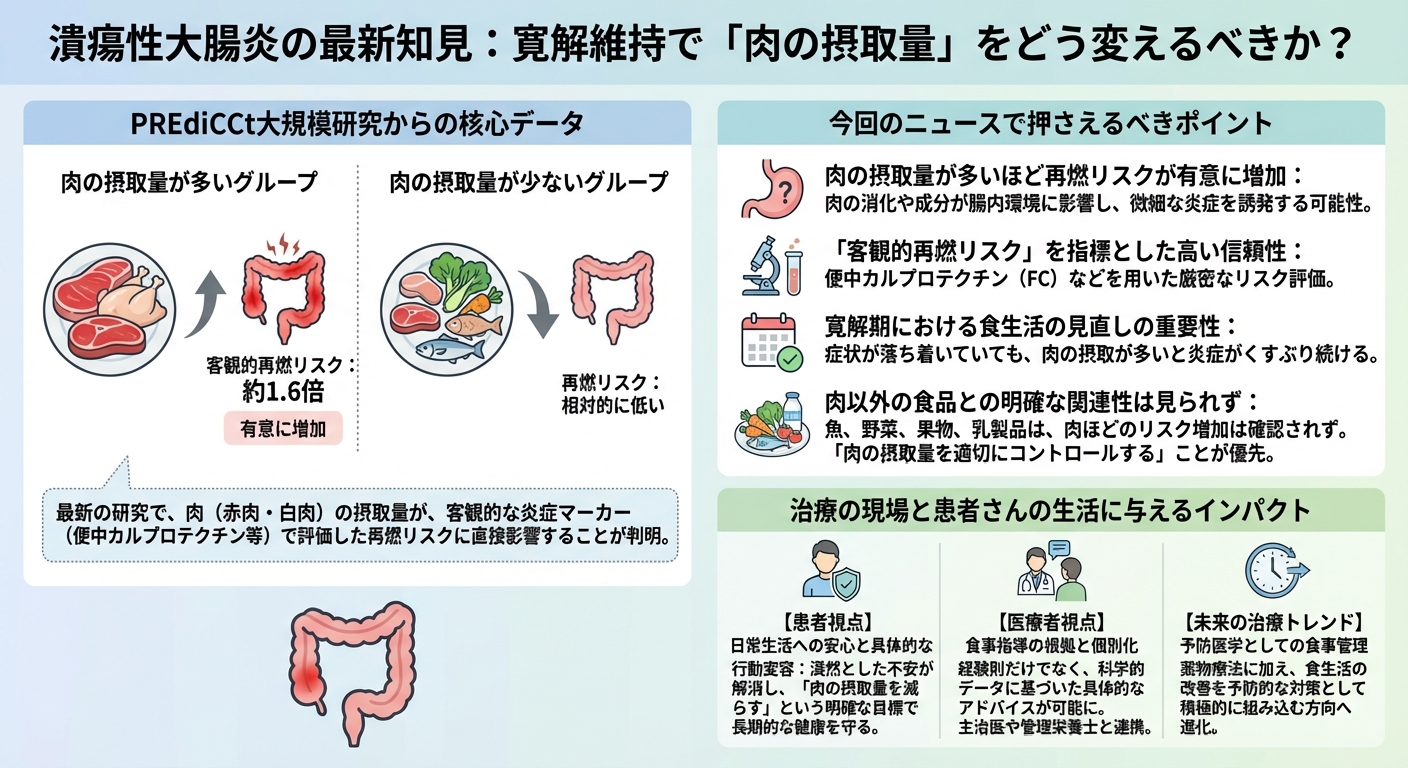
潰瘍性大腸炎(UC)の患者さんが長期間寛解を維持する上で、薬物療法に加えて「何を食べるか」という食生活が極めて重要であることが、最新の大規模研究で明らかになりました。英国のPREdiCCt前向きコホート研究という大規模な調査により、肉(赤肉および白肉)の摂取量が最も多いUC患者さんは、摂取量が最も少ない患者さんと比較して、客観的な再燃リスクが有意に高いことが示されたのです。
これまで、UCの食事指導は経験則や個々の医師の意見に頼る部分が大きく、患者さんは「症状が出ないなら何を食べてもいいのか」という曖昧な不安を抱えがちでした。しかし、この最新のデータは、症状が落ち着いている「寛解期」であっても、食事という日常生活の一部が、長期的な予後に影響を及ぼす具体的な科学的根拠を提供しています。この発見は、UCの治療目標が、単なる薬による症状抑制だけでなく、食事による全身的なリスク管理へと進化していることを示唆しています。
この記事を読むことで、以下の3つのことが明確になります。
- 肉(赤肉・白肉)の摂取量が、客観的な再燃リスクにどう関連しているかという具体的なデータ
- 長期的な寛解維持に向けて、患者さん自身が日常で取り組むべき食生活の具体的な方向性
- ご自身の食生活について、主治医や管理栄養士と何を相談すべきかの具体的なアクションプラン
今回のニュースで押さえるべきポイント
最新の大規模なPREdiCCt研究から示された知見は、潰瘍性大腸炎の治療トレンドを大きく変える可能性を秘めています。このデータは、寛解維持のために、食事という非薬物療法をより意識的に行うべきであるという強いメッセージを提示しています。
- 肉の摂取量が多いほど再燃リスクが有意に増加
この研究では、肉(赤肉および白肉)の摂取量が最も多いUC患者さんグループは、摂取量が最も少ないグループと比較して、客観的再燃リスクが約1.6倍高いことが示されました。肉の消化プロセスや、肉に含まれる特定の成分が腸内環境に影響を与え、微細な炎症を誘発している可能性が考えられます。 - 「客観的再燃リスク」を指標とした高い信頼性
過去の食事研究では、患者さん自身の体調(主観的評価)が悪化した時を再燃として扱うことが多かったのですが、この研究では便中カルプロテクチン(FC)などの客観的な炎症マーカーを用いて評価しています。これにより、患者さんが自覚していない潜在的な炎症の悪化を含めた、より厳密なリスク評価が可能となりました。 - 寛解期における食生活の見直しの重要性
症状が改善した状態(臨床的寛解)にある患者さんであっても、肉の摂取が多いと体内で炎症がくすぶり続け、再燃リスクを高めることが裏付けられました。このため、薬物療法を継続する中で、食生活の改善を予防医学的な対策として積極的に組み込む必要性が高まっています。 - 肉以外の食品との明確な関連性は見られず
魚、野菜、果物、乳製品などの他の主要な食品群については、肉ほどの明確な客観的再燃リスクとの直接的な関連性は確認されませんでした。これは、患者さんにとって「食べられないもの」を増やすのではなく、「肉の摂取量を適切にコントロールする」ことが、最も優先度の高い食事管理の目標となることを意味します。
治療の現場と患者さんの生活に与えるインパクト
この大規模調査の結果は、UCの治療戦略と患者さんの長期的な生活の質(QOL)に大きな影響を与えます。今回の知見がもたらす変化を、患者さん、医療者、そして未来の治療のトレンドという3つの視点から掘り下げます。
患者視点: 日常生活への安心と具体的な行動変容
UC患者さんは、食事によって症状が再燃するのではないかという不安を常に抱えています。今回のデータは、その漠然とした不安に対し、科学的な根拠に基づいた具体的な対策を可能にします。「肉の摂取量を減らす」という行動目標は非常に明確であり、患者さんは過度な制限によるストレスを避けつつ、長期的な健康を守るための希望を持つことができるでしょう。単なる治療薬の継続だけでなく、食習慣の改善という自己管理が、将来の再燃リスクを減らす確かな一歩となります。
医療者視点: 既存治療と栄養指導の連携強化
従来の治療薬(5-ASA製剤、生物学的製剤、JAK阻害薬など)で症状が改善している患者さんでも、便中カルプロテクチンなどの炎症マーカーが高い場合、炎症が完全に治まっていない(粘膜治癒が未達成)可能性があります。このような場合に、医療者はこのデータを根拠に、薬物療法と並行して肉の摂取量を減らすという具体的な栄養指導を患者さんに提供する強力な理由を得ました。これにより、薬と食事の両面から、炎症を徹底的に抑え込む「粘膜治癒」を達成するためのアプローチが強化されます。
なお、筆者自身は、青黛(セイタイン)という生薬を服用することで、潰瘍性大腸炎の症状を抑えることができています。青黛はまだ公的な医療保険の適用が認可されている薬や生薬ではないため、もし利用を検討される際は、必ず主治医などの医師に相談した上で、ご自身の体調を注意深く観察しながら、自己責任で利用していただくようお願いいたします。
社会・未来視点: 予防医学的なアプローチの強化
今回の知見は、UC治療が「症状発現後の対処」から、「生活習慣を含めた全身的なリスクを管理する」予防医学的な側面に大きくシフトしているトレンドを裏付けています。食事指導の科学的根拠が深まることで、患者さんの長期予後(将来の健康状態)が改善し、重篤な合併症の発生が抑えられるため、社会全体の医療費抑制にも貢献する可能性があります。
期待できることと現時点では不明なこと
- 期待できること: 薬物療法に加えて、食事という身近な要素が再燃予防に役立つという確かな指針が得られました。これにより、患者さんはより積極的に病気の管理に参加できるようになります。
- 現時点では不明なこと: この研究は「肉の摂取量が多いこと」と「再燃リスクが高いこと」の関連性を示したもので、肉が直接的な原因(因果関係)であるかまでは証明されていません。「理想的な肉の摂取量」や「肉を魚に置き換えることによる具体的な効果」など、より詳細な介入研究の結果が今後待たれます。
この情報の正確性
今回のデータは、一般の医学研究の中でも非常に信頼性が高いと評価できる、大規模なリアルワールドデータ(RWD)に基づき分析されています。これは、限られた条件で実施される治験(RCT)とは異なり、実際の診療現場の患者さんの実態を反映しているという利点があります。
- 研究デザイン: 英国の医療管理データベースを用いた、数万人規模のUC患者を対象とした大規模な前向きコホート研究(観察研究)です。研究開始から長期間にわたり、食習慣と再燃状況が追跡されました。
- 評価指標: 患者さんの自己申告ではなく、炎症マーカー(便中カルプロテクチン)に基づいた客観的な再燃を評価指標として用いており、データの精度を高めています。
- 高い一般化可能性: 研究対象者数が非常に多いため、結果が幅広いUC患者さんのグループに当てはまりやすい、客観性の高い知見であると言えます。
総合的に見て、本調査はUCの長期的な管理戦略を考える上で信頼性の高い情報源と言えます。しかし、RWDは「関連性」を示唆するものであり、厳密な「因果関係」を証明するものではありません。個々の患者さんへの適応や治療方針の変更については、必ず主治医の専門的な判断が必要不可欠です。
誤解を防ぐための注意点
このニュースを前向きに捉えることは大切ですが、情報に対する過度な期待や、自己判断は危険を伴います。ご自身の治療を受ける上で特に注意していただきたい点を解説します。
- すべての方に同じ効果があるわけではない
潰瘍性大腸炎の経過には個人差があり、再燃の引き金となる要因も人それぞれです。このデータが示唆する「肉の摂取量の見直し」という方向性は重要ですが、ご自身の症状や体質、病変の範囲に合わせて、主治医や管理栄養士と連携しながら最適な食生活を見つけるプロセスが最も重要です。 - 自己判断による治療中止は厳禁です
たとえ食生活を完璧に見直したとしても、自己判断で現在の処方薬(特に寛解導入・維持のための薬)を中止したり、量を減らしたりすることは絶対に避けてください。体内の炎症が再燃し、症状が急速に悪化したり、長期的な合併症(大腸がんなど)のリスクを高めたりする危険性があります。治療薬の変更や減量は、必ず主治医に相談した上で、炎症マーカーや内視鏡検査の結果に基づき慎重に行ってください。 - 食事療法は薬物療法の代替ではない
食事は治療をサポートする重要な要素ですが、現在のUC治療の主軸は確立された薬物療法です。食事療法だけで病気が治るという誤解は持たず、薬物療法を継続した上で、さらなる再燃リスクの低減を目指すためのアプローチとして食事を見直すことが重要です。
Q&A
- Q1. 肉を完全に断つべきでしょうか?また、肉の代わりに何を食べるのが良いですか?
A. 研究は「摂取量が最も多いグループ」でリスクが高いことを示したものであり、肉を完全に断つ必要はありません。肉は大切なタンパク源ですので、極端な制限は栄養バランスを崩します。まずは摂取量を控えめにし、特に脂質の多い部位を避けることから始めましょう。代替として、今回の研究で明確なリスク増加が見られなかった魚(特にオメガ3脂肪酸を含む青魚)や、良質な植物性タンパク質(豆腐や納豆などの大豆製品)を積極的に取り入れることが、バランスの観点から推奨されます。 - Q2. 症状が全くない寛解期です。それでも肉の摂取量を気にする必要があるのでしょうか?
A. はい、今回の研究が特に重要視しているのは、症状がない状態(臨床的寛解)でも体内で炎症がくすぶっている可能性です。肉の摂取量が多いと、この潜在的な炎症が悪化し、数カ月後の再燃(客観的再燃)に繋がるリスクが高まります。症状がないからこそ、長期的な安心のために、食事を含む生活習慣を見直すことが推奨されます。次回の受診時に、現在の便中カルプロテクチンなどの客観的な炎症マーカーについて主治医に尋ねてみましょう。

まとめとアクションプラン
潰瘍性大腸炎の寛解維持は、「薬で症状を抑える」段階から、「生活全体で炎症を防ぐ」精密な管理へと進化しています。今回の知見を、長期的な健康を守るための具体的な行動に繋げましょう。
- 肉の摂取量を意識的に管理: 大規模データにより、肉(赤肉・白肉)の摂取量と客観的な再燃リスクに有意な関連性が示唆されました。特に寛解期においては、肉の量をコントロールすることが再燃予防に直結する可能性があります。
- 炎症マーカーを定期的に確認: 症状の有無だけでなく、便中カルプロテクチン(FC)などの客観的な炎症マーカーを定期的にチェックし、体内に潜在的な炎症が残っていないかを確認する習慣をつけましょう。
- 主治医・管理栄養士と相談: 次回の受診時に、このニュースを参考に「私の今の炎症状態と食生活について」を伝え、自分に合った肉の摂取量や、魚や植物性タンパク質への置き換えなど、具体的な食生活プランについて相談しましょう。
免責事項と参考情報
本記事は、最新の医学論文に基づき情報提供を目的として作成されています。特定の治療法や薬剤の使用を推奨するものではありません。潰瘍性大腸炎の診断、治療方針の決定、および薬剤の選択については、必ず専門の医療機関で主治医と相談してください。自己判断による服薬の中断や治療の変更は、症状の悪化や重篤な合併症につながる危険があるため厳禁です。


コメント