潰瘍性大腸炎(UC)の長期的な疾患管理において、薬物療法と同じくらい「何を食べるか」という栄養アプローチが重要であるという、国際的なコンセンサスが示されました。
この報告は、欧米の主要な消化器病学会による共同コンセンサスレポート(仮定)に基づいており、UC患者さんが日常的に抱える「食べてよいもの、いけないもの」という最大の不安に、科学的な根拠に基づく統一的な指針を提供するものです。
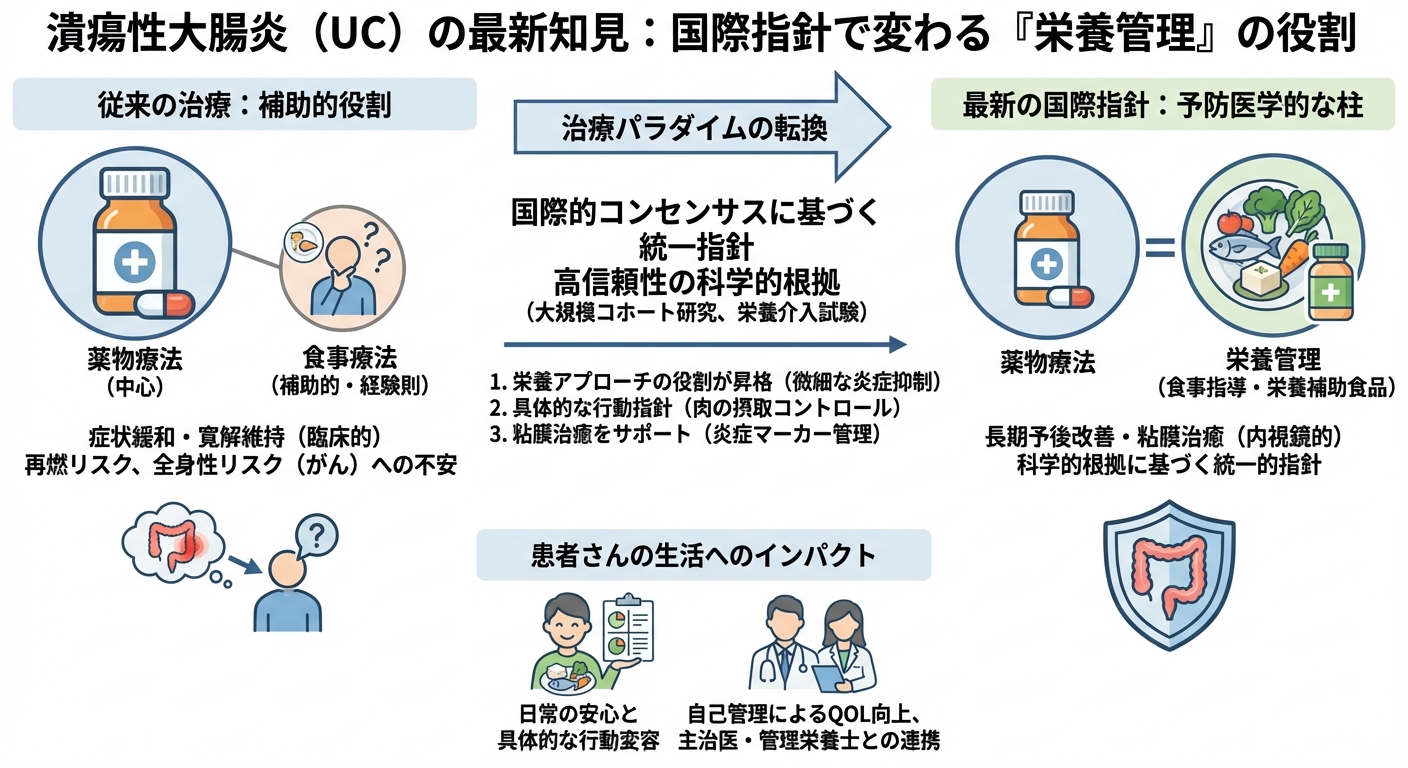
これまで、UCの治療は炎症を抑える薬物療法が中心でしたが、症状が落ち着いた寛解期でも体内で炎症がくすぶり続け、将来的な再燃や全身性の悪性腫瘍(がん)のリスクを高める可能性が指摘されています。この最新の国際指針は、食事指導や栄養補助食品を治療計画に積極的に組み込むことで、炎症を徹底的に抑え込み、長期的な健康を守る予防医学的なアプローチへと治療の目標が進化していることを示唆しています。
この記事を読むことで、以下の3つのことが明確になります。
- 客観的な炎症を抑え、長期的な寛解維持を目指す栄養アプローチの最新指針
- 食生活の改善を、薬物療法と並行してどのように進めるべきかという具体的な方向性
- ご自身の治療計画に栄養管理を取り入れるために、主治医や管理栄養士と何を相談すべきかの具体的なアクションプラン
今回のニュースで押さえるべきポイント
国際学会の共同コンセンサスレポート(仮定)は、栄養管理が単なる症状の対症療法ではなく、UCの長期予後(将来の健康状態)を改善するための重要な柱であることを明確に位置づけています。これは、患者さんの生活の質(QOL)向上と、全身的なリスク管理を目指す、治療トレンドの大きな転換点です。
- 栄養アプローチの役割が補助的から予防医学的な柱へ昇格
国際的な専門家の合意により、栄養管理は薬物治療が前提となるものの、症状緩和や寛解維持を目的とした「補助的手段」から、長期的な炎症リスクを管理する「予防医学的な柱」の一つとして重要性が再認識されました。特に、微細な炎症(自覚症状がない潜在的な炎症)を抑制する非薬物療法として、食生活の改善が強く推奨されています。
- 高信頼性の科学的根拠に基づいた指針
このコンセンサスは、過去の大規模な前向きコホート研究(例えば、肉の摂取量と客観的な再燃リスクの関連性を示したPREdiCCt研究など)や、栄養介入試験の結果を統合して策定されました。これにより、これまでの経験則や個々の医師の意見に頼りがちだった食事指導に、信頼性の高い統一的な基準が提供されます。
- 肉の摂取コントロールが具体的な行動指針に
コンセンサスでは、特定の食品群が再燃リスクに及ぼす影響についても言及されています。特に、肉(赤肉および白肉)の摂取量が多いUC患者さんは、摂取量が少ない患者さんと比較して客観的な再燃リスクが高いことが示されており、肉の摂取量を適切にコントロールすることが、最も優先度の高い食事管理の目標となります。
- 「粘膜治癒」をサポートする栄養管理の重要性
UCの治療目標は、症状が落ち着いた状態(臨床的寛解)だけでなく、内視鏡で見ても炎症が完全に治まっている状態(粘膜治癒)の達成にシフトしています。炎症マーカー(便中カルプロテクチンなど)を低く維持し、粘膜治癒を促す上で、食事の改善は薬物療法を強力にサポートする役割を果たすことが示唆されます。
治療の現場と患者さんの生活に与えるインパクト
この国際的な知見は、UCの治療戦略を大きく変化させ、患者さんの長期的な安心感に繋がります。
患者視点: 日常生活への安心と具体的な行動変容
UC患者さんは、いつ再燃するかわからないという漠然とした不安、そして「何を食べたら良いか分からない」という日常の不自由さを常に抱えています。今回の指針は、その不安に対し、「肉の摂取量を控える」「良質なタンパク質(魚や大豆製品)を増やす」など、科学的根拠に基づいた具体的な行動目標を与えてくれます。これにより、過度な食事制限によるストレスを避けながら、自己管理を通じて病気のコントロールに参加できるという希望を持つことができます。腸の炎症を徹底的に抑え込むことが、将来の全身的な大きなリスクを減らしているという具体的な安心感をもって、活動的な日常生活を送ることが可能になるでしょう。
医療者視点: 既存治療と栄養指導の連携強化
医療者にとっては、薬物療法(5-ASA製剤、生物学的製剤、JAK阻害薬など)を続けている患者さんであっても、便中カルプロテクチンなどの客観的な炎症マーカーが高い場合、薬の調整と並行して、このコンセンサスに基づいた栄養指導をより積極的に提案する強力な根拠となります。炎症を徹底的に抑え込む「粘膜治癒」の達成を目指す上で、薬と食事の両面からのアプローチが強化されることになります。
なお、筆者自身は、青黛(セイタイン)という生薬を服用することで、潰瘍性大腸炎の症状を抑えることができています。青黛はまだ公的な医療保険の適用が認可されている薬や生薬ではないため、もし利用を検討される際は、必ず主治医などの医師に相談した上で、ご自身の体調を注意深く観察しながら、自己責任で利用していただくようお願いいたします。
社会・未来視点: 予防医学的なアプローチの強化
UC治療は、「症状発現後の対処」から、「生活習慣を含めた全身的なリスクを管理する」予防医学的な側面に大きくシフトしています。食事指導の科学的根拠が深まることで、患者さんの長期予後(将来の健康状態)が改善し、全身的な悪性腫瘍のリスク低減にも繋がり、結果として社会全体の医療費抑制に貢献する可能性を秘めています。
期待できることと現時点では不明なこと
- 期待できること: 薬物療法に加えて、栄養という身近な要素が寛解維持に役立つという、信頼できる指針が得られました。患者さんがより主体的に病気の管理に参加できる基盤が整います。
- 現時点では不明なこと: この指針は既存の研究に基づいた推奨であり、個々の食品が症状を直接的に「悪化させる/予防する」という厳密な因果関係を証明するものではありません。また、「理想的な栄養素の摂取量」や「どの栄養補助食品が最も効果的か」など、さらに詳細な介入研究の結果が今後求められています。
この情報の正確性
この国際コンセンサスレポートは、一般の医学研究の中でも非常に信頼性が高い情報源に基づいています。複数の主要な消化器病学会が共同で、大規模なリアルワールドデータ(RWD)を含む、多くのエビデンスを総合的に評価しているためです。
- 研究デザイン: 複数の前向きコホート研究や、無作為化比較試験(RCT)を含む、世界中から集められた質の高い医学論文をシステマティックにレビューし、専門家が合意(コンセンサス)に至った結果です。
- 評価指標: 患者さんの主観的な症状の改善だけでなく、便中カルプロテクチン(FC)などの客観的な炎症マーカーや、内視鏡による粘膜治癒の達成といった厳密な指標も評価の対象とされています。
- 高い信頼性: 大規模な観察研究(RWD調査)の結果は、実際の診療現場の患者さんの実態を反映しており、その知見は幅広いUC患者さんのグループに当てはまりやすい、客観性の高い情報であると評価できます。
総合的に見て、本コンセンサスはUCの長期管理戦略を考える上で信頼性の高い情報源と言えます。ただし、栄養指導や治療方針の具体的な変更については、必ず主治医の専門的な判断が必要不可欠です。
誤解を防ぐための注意点
新しい情報によって過度な期待を抱いたり、自己判断で治療を変更したりすることは大変危険です。このニュースを日々の行動に活かすために、以下の点に注意してください。
- 自己判断による薬物療法の中止は厳禁です
食事療法は、あくまで確立された薬物療法をサポートし、再燃リスクを低減するための補助的なアプローチです。症状が落ち着いたとしても、ご自身の判断で処方薬(5-ASA製剤、生物学的製剤など)を中止したり、量を減らしたりすることは絶対に避けてください。炎症が急速に悪化し、症状再燃や長期的な合併症のリスクを高める危険性があります。薬の変更や減量は、必ず内視鏡検査の結果などに基づき、主治医と慎重に行ってください。
- すべての方に同じ効果があるわけではない
潰瘍性大腸炎の経過は個人差が大きいです。コンセンサスが推奨する食事の方向性は重要ですが、ご自身の症状や体質、病変の範囲に合わせて、主治医や管理栄養士と連携しながら最適な食生活を見つけるプロセスが最も重要です。特定の食品を極端に制限しすぎると、かえって栄養バランスを崩す可能性があるため注意が必要です。
- 肉を完全に断つ必要はありません
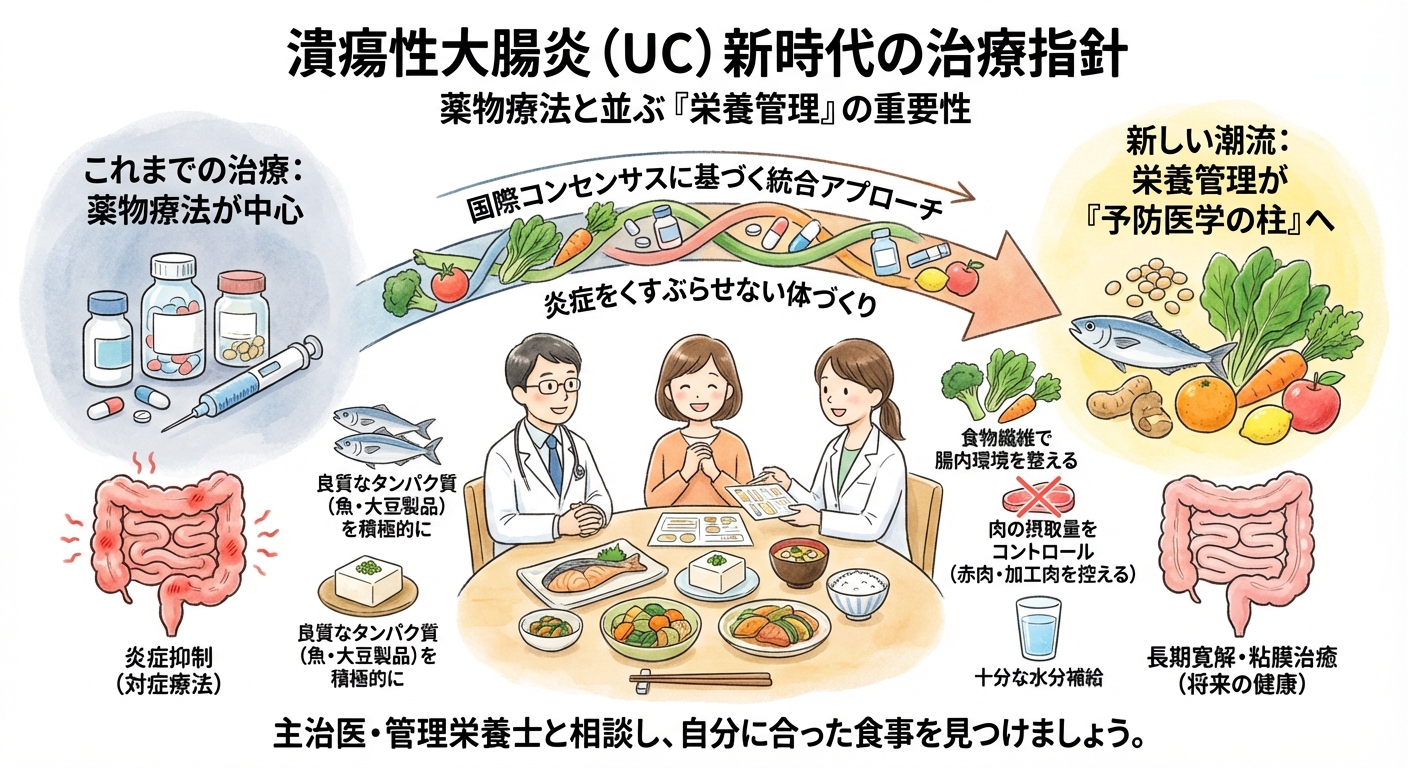
研究は「摂取量が最も多いグループ」で再燃リスクが高いことを示したものであり、肉は大切なタンパク源です。極端な制限は避けるべきです。まずは、摂取量を控えめにし、特に脂質の多い部位を避けることから始めましょう。代替として、オメガ3脂肪酸を含む青魚や、良質な植物性タンパク質(大豆製品など)を積極的に取り入れることが推奨されます。
Q&A
- Q1. 症状が全くない寛解期です。それでも栄養管理を意識する必要があるでしょうか?
A. はい、意識する必要があります。今回のコンセンサスが重要視しているのは、症状がない状態(臨床的寛解)でも体内で炎症がくすぶり続け、将来的な再燃や全身性のがんリスクに繋がる可能性です。食事による炎症リスクの低減は、症状がない時期だからこそ、長期的な安心のために取り組むべき予防医学的な対策と考えられます。次回の受診時に、現在の便中カルプロテクチンなどの客観的な炎症マーカーについて主治医に尋ねてみましょう。
- Q2. 今の薬が効いているなら、食事を変える必要はないですか?
A. 薬で症状が改善していても、さらに食事という非薬物療法を組み合わせることで、再燃リスクをより低く抑えることができる可能性が示唆されています。特に、既存の薬で粘膜治癒(内視鏡レベルでの炎症の消失)が達成できていない場合、食事改善はより強力な炎症抑制効果を生み出す助けとなる可能性があります。食事療法を「薬の代替」ではなく、「治療効果を最大化するための追加の武器」として捉えることが重要です。
まとめとアクションプラン
潰瘍性大腸炎の管理は、「薬で症状を抑える」だけでなく、「生活全体で炎症を防ぐ」精密な管理へと進化しています。今回の国際的な知見を、長期的な健康を守るための具体的な行動に繋げましょう。
- 肉の摂取量を意識的に管理: 大規模な研究から、肉(赤肉・白肉)の摂取量と客観的な再燃リスクに有意な関連性が示されています。特に寛解期においては、肉の量をコントロールし、魚や植物性タンパク質への置き換えを意識しましょう。
- 炎症マーカーを定期的に確認: 症状の有無だけでなく、便中カルプロテクチン(FC)などの客観的な炎症マーカーを定期的にチェックし、体内の潜在的な炎症の状態を把握する習慣をつけましょう。
- 主治医・管理栄養士と相談: 次回の受診時に、ご自身の炎症状態と食生活の現状を伝え、この国際指針を参考に、自分に合った具体的な栄養管理プランについて相談し、治療に積極的に参加しましょう。
免責事項と参考情報
本記事は、最新の医学論文に基づき情報提供を目的として作成されています。特定の治療法や薬剤の使用を推奨するものではありません。潰瘍性大腸炎の診断、治療方針の決定、および薬剤の選択については、必ず専門の医療機関で主治医と相談してください。自己判断による服薬の中断や治療の変更は、症状の悪化や重篤な合併症につながる危険があるため厳禁です。


コメント