潰瘍性大腸炎(UC)の治療は、近年、生物学的製剤などの高難度な注射薬や経口薬によって大きく進歩しました。しかし、寛解期に入った後も「この薬がいつか効かなくなるのでは(二次無効)」という不安は、患者さんの最大の悩みの一つです。実際、長期の治療を続ける中で、薬の効果が弱まり、医師が用量を増やす(エスカレーション)対応が必要になるケースは少なくありません。
最新のリアルワールドデータは、この高難度治療薬の用量調整が、実際の臨床現場でどの程度の頻度で行われているかという具体的な数字を示しました。これは、用量増加が治療の失敗ではなく、再燃を防ぐための標準的な「攻めの戦略」であることを患者さんに伝え、長期的な安心を提供します。
この記事でわかる3つのこと
- 高難度治療薬(バイオ製剤)の維持療法中に、用量増加(エスカレーション)がどれくらいの頻度で行われているか。
- 薬が効かなくなったと感じた時、医師がどのような判断で用量調整を行うかという最新のリアルワールドでの知見。
- 用量調整が「治療の失敗」ではなく、長期寛解を維持するための標準的な戦略であることを理解し、不安を軽減する方法。
今回のニュースで押さえるべきポイント
最新の研究では、高難度治療薬(生物学的製剤など)を用いた潰瘍性大腸炎(UC)の維持療法において、効果を維持するために用量増加(エスカレーション)が日常的に行われている実態が、具体的な数値で示されました。これは、長期的に寛解を維持するための重要な戦略です。
-
ポイント1:主要な治療薬で用量増加は標準的プロセス
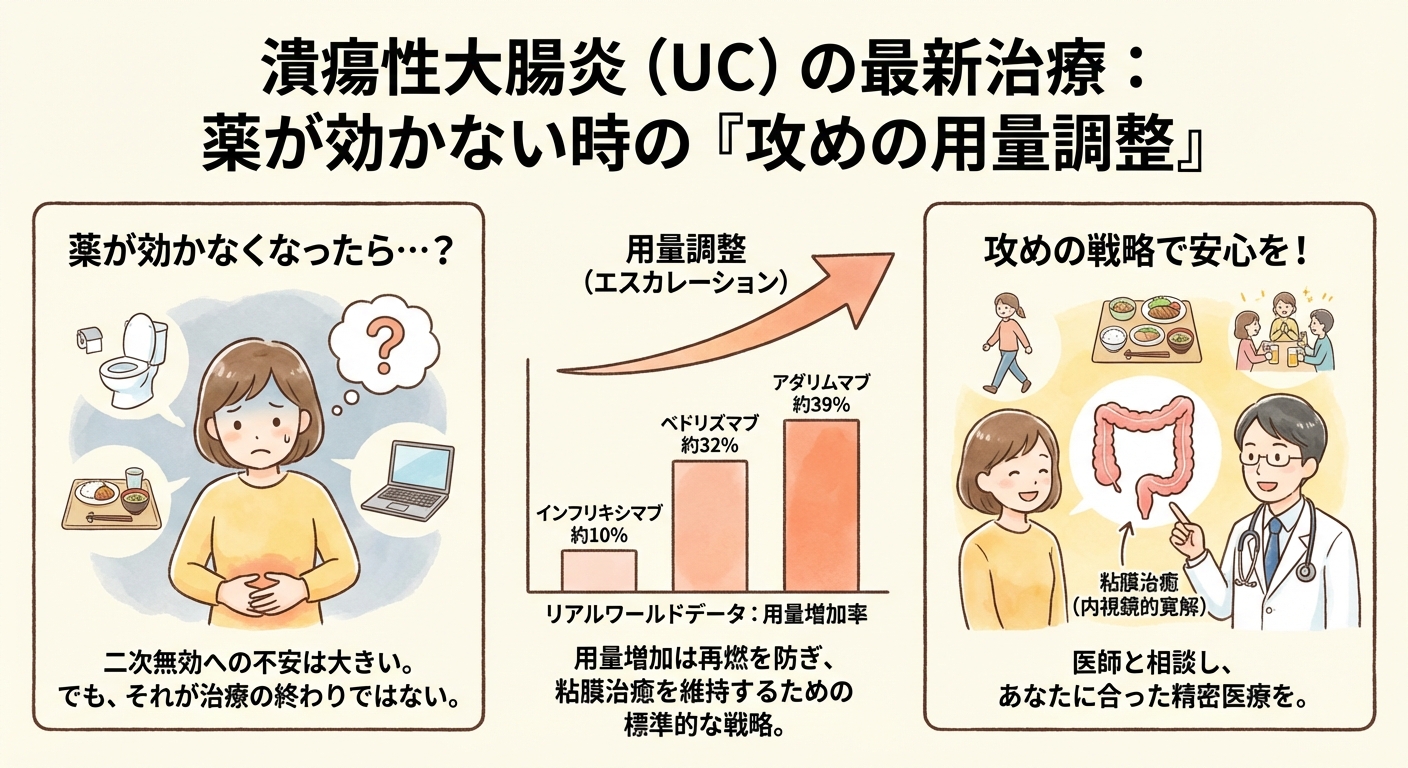
特定の先進治療薬の維持療法期間中、薬の効果が落ちてきたと判断され、医師が用量を増やす(エスカレーション)対応が、多くの患者に対して行われていました。この用量調整は、疾患活動性(炎症の強さ)が再び高まり始めたサインを見逃さず、重症化を防ぐための「攻めの一手」と位置づけられます。
-
ポイント2:薬剤によって用量増加率に大きな差
インフリキシマブ(抗TNF-α抗体)を使用している患者グループでは、用量増加率は比較的低く約10%でした。一方、アダリムマブ(抗TNF-α抗体)では約39%、ベドリズマブ(インテグリン阻害薬)では約32%の患者で用量増加が確認されました。この違いは、薬剤の特性や作用機序、使用される患者層によって、効果の持続性(二次無効)に差があることを示唆しています。
-
ポイント3:「リアルワールド」の治療実態を反映
このデータは、厳格な条件で行われる臨床試験(治験)ではなく、実際の医療現場のデータ(リアルワールドデータ)に基づいています。つまり、医師たちは、規制当局が定める標準的な用法用量を超えて、患者さんの病態に合わせて柔軟に用量調整を行っている実態が明らかになりました。これは、患者さん一人ひとりの状態に合わせた精密医療(Precision Medicine)が現場で実践されている証拠です。
-
ポイント4:用量増加は「粘膜治癒」を維持するための手段
UC治療の国際的な目標は、症状の改善だけでなく、内視鏡で見て炎症が完全に治まっている状態、つまり内視鏡的寛解(粘膜治癒)の維持です。用量増加は、この粘膜治癒という厳格な目標が達成できなくなった際、再燃や将来的な大腸癌リスクを避けるために不可欠な戦略となります。

治療の現場と患者さんの生活に与えるインパクト
このリアルワールドの用量調整データは、高難度治療薬で寛解を維持している患者さんの心理的な不安を和らげ、治療継続へのモチベーションを高める上で極めて重要です。
患者視点:日常生活(食事、仕事、トイレの不安)へのプラス面とマイナス面
高額な注射薬を続けている患者さんが最も恐れるのは「薬が効かなくなってしまうこと」です。この研究により、もし効果が弱まったとしても、用量を増やすという「次の手」があり、それが治療の失敗ではなく標準的な戦略であることが明確になりました。これにより、「薬が効かなくなること=治療の終わり」ではないという心理的な不安を大きく軽減できます。薬の用量調整によって寛解を維持できれば、頻繁なトイレの不安から解放され、仕事や旅行といった日常生活の自由度が向上することが期待されます。
一方で、用量を増やすことは、治療費の増加や、薬剤によっては副作用のリスクを高める可能性もあります。そのため、用量調整が必要な場合は、費用対効果や副作用について、主治医とよく相談することが不可欠です。
筆者自信は、青黛(セイタイン)という生薬を服用して、潰瘍性大腸炎の症状を抑えることができています。あくまでも認可されている薬や生薬ではないので、利用する際は、できれば医師に相談した上で、自己責任で利用してほしいと考えています。
医療者視点:既存薬(5-ASA、バイオ製剤等)との使い分けの可能性
医師にとって、このデータは高難度治療薬の維持療法において、用量調整(エスカレーション)の根拠を裏付けるものです。この知見は、特定のバイオ製剤や先進治療薬は、薬を切り替える前に用量を増やすことで、寛解を維持できる可能性が十分にあることを示しています。これにより、医師は科学的な根拠に基づいて治療薬をより早期に個別化し、効果不十分による薬の切り替え(スイッチング)の回数を減らす戦略を強化できます。また、用量調整によって寛解が維持されれば、費用が安価で大腸がん予防効果も再評価されている5-ASA製剤など、基礎治療薬のみの継続に切り替える(ステップダウン)という戦略の根拠ともなり得ます。
社会・未来視点:このニュースが今後のUC治療のトレンドをどう変えるか
このデータは、UC治療が「経験と段階的な投与」から、「データとバイオマーカーに基づく精密医療(Precision Medicine)」へと急速にシフトしていることを示しています。今後は、用量増加が必要になる患者を早期に特定するため、便中カルプロテクチン(FC)などの客観的指標や、薬の血中濃度を測るモニタリングの重要性がさらに高まるでしょう。これは、QOL(生活の質)の向上と、長期的な合併症(大腸癌、手術)の予防という二大目標達成に向けて不可欠な要素となります。
期待できること
- 薬の効果が弱まった時に、薬を切り替えずに用量を増やすという次の戦略があることで、患者の心理的安心感が高まります。
- リアルワールドのデータに基づき、医師が患者に合った個別化された用量調整をより自信を持って実施できるようになります。
現時点では不明なこと
- 用量増加が必要な患者を予測するための、最適なバイオマーカー(血液のサイン)の組み合わせ。
- どのタイミングで用量を増やすのが、最も費用対効果が高く、再燃リスクを低く抑えられるかという明確な国際的ガイドライン。
この情報の正確性
この知見は、高信頼性のリアルワールドデータ(RWD)解析に基づいています。RWDは、厳密な管理下にある治験(RCT)ではなく、実際の医療現場で収集された大規模な患者記録を分析するもので、一般的な臨床試験よりも臨床現場での有用性が非常に高いと評価されます。
研究デザインとしては、米国の複数の医療管理データベースを用いた大規模な後向きコホート研究(観察研究)であり、特定の治療薬の使用パターンと臨床的結果を長期的に追跡しています。この種の解析は、通常、数万人の患者データに基づいていることが多く、統計的な信頼性が高いとされます。特に、特定の薬剤(インフリキシマブ、アダリムマブ、ベドリズマブ)の使用群における用量調整の頻度を具体的に比較している点が客観的です。
これらの研究は、国際的な査読付き学術誌で公表され、専門家による厳格な内容審査(査読)を経ています。総合的に見て、本情報は、現在治療を受けている大多数のUC患者さんの治療戦略の現実を映し出す、信頼性の高い根拠(エビデンス)の一つです。ただし、観察研究は「関連性」を示すものであり、用量増加が必ずしもすべての患者さんの「因果関係」を保証するわけではありません。個々の患者さんへの適応は主治医の判断が必要であることに変わりはありません。
誤解を防ぐための注意点
高難度治療薬の用量調整は希望をもたらしますが、UC治療は個別性が高く、以下の重要な注意点を理解しておくことが不可欠です。
-
自己判断による治療中止・変更は厳禁です
たとえ症状が落ち着いていても、医師の指示なく薬の量を自己判断で変えたり、治療を中断したりすることは、炎症の再燃を招き、長期的な大腸癌リスクを高めることにつながります。用量調整や治療変更は、必ず主治医に相談し、便中カルプロテクチン(FC)検査や内視鏡検査などの客観的なデータに基づいて慎重に行ってください。
-
用量増加は費用負担の増加につながる
高額なバイオ製剤や先進治療薬の用量を増やすことは、治療効果が期待できる一方で、患者さんの経済的な負担が増えることを意味します。用量調整を検討する際は、費用対効果や、高額療養費制度などの利用についても主治医や病院の相談窓口と事前に確認しましょう。
-
「効きにくい」薬の継続は避けるべき
用量増加をしても効果が得られない場合は、その薬が患者さんの体質に合っていない(二次無効)可能性が高まります。その場合は、治療を無駄に続けず、作用機序の異なる新しい治療薬(JAK阻害薬やS1P調整薬など)への切り替え(スイッチング)を主治医と検討する勇気も必要です。
Q&A
Q1. 薬が効かなくなってきたかも、と感じたら何をすべきですか?
A. まずは自己判断で薬の服用方法を変えたりせず、次回の受診時に主治医に状況を伝えてください。症状が安定しない場合、医師は便中カルプロテクチン(FC)検査や血液検査、場合によっては内視鏡検査を行い、炎症の度合いを客観的に評価します。このデータに基づいて、現在の薬の用量を増やす(エスカレーション)か、あるいは薬を切り替える(スイッチング)かを相談することになります。
Q2. 用量を増やす(エスカレーション)のは、薬が「失敗」したということですか?
A. そうではありません。多くの潰瘍性大腸炎(UC)の患者さんでは、長期の維持療法中に薬の血中濃度が低下し、効果が弱まることは起こり得ます。今回の研究が示す通り、用量を増やすことは、効果が不十分な時に重症化を防ぐための標準的な治療戦略の一部です。これは治療の失敗ではなく、長期寛解を維持するための前向きな調整であると捉えてください。
Q3. 治療薬の用量を増やすと、副作用のリスクも高まりますか?
A. 一般的に、薬の用量を増やすと副作用のリスクも高まる可能性があります。特に、特定の先進治療薬では、感染症などの副作用に注意が必要です。しかし、このリスクは、炎症を放置して症状が再燃し、結果的に大腸癌や手術のリスクを高めることと比較して評価されます。用量増加のメリット(炎症抑制)とデメリット(副作用)について、主治医と十分に話し合い、納得した上で決定することが大切です。
まとめとアクションプラン
潰瘍性大腸炎の最新治療は、薬が効かなくなっても、長期的な予後改善を目指す「攻めの戦略」へと進化しています。
- 用量調整は標準的な戦略:インフリキシマブ、アダリムマブ、ベドリズマブなどの高難度治療薬の維持療法において、用量増加は再燃を防ぐための標準的な対応であることがリアルワールドデータで確認されました。
- 再燃の恐怖を軽減:薬が効かなくなっても「次の手」があることを知り、治療継続への心理的なモチベーションを維持することが可能です。
- 客観的モニタリングが鍵:用量調整を成功させるためには、症状の有無にかかわらず、便中カルプロテクチン検査や内視鏡検査による粘膜治癒(ねんまくちゆ)の客観的なモニタリングが不可欠です。
次回の受診時に、「薬の効果が落ちた場合の用量調整の戦略について、私の病状ではどうなりますか?」と主治医に具体的な相談をしてみましょう。
免責事項と参考情報
本記事は、最新の医学論文に基づき情報提供を目的として作成されています。特定の治療法を推奨するものではありません。潰瘍性大腸炎の診断、治療方針の決定、および薬剤の選択については、必ず専門の医療機関で主治医と相談してください。自己判断による服薬の中断や治療の変更は、症状の悪化や重篤な合併症につながる危険があるため厳禁です。


コメント