潰瘍性大腸炎(UC)の治療目標は、今、劇的に進化しています。最新の国際的なメタ解析により、私たちが寛解期に続けている治療薬が、単に症状を抑えるだけでなく、UCの重篤な合併症である結腸直腸癌(CRC、大腸がん)のリスクを長期的に低減する可能性があることが強く示唆されました。この事実は、高価な注射薬や手間のかかる経口薬を「症状がないのに続けるべきか」という患者さんの最大の不安に対し、明確な科学的根拠(エビデンス)を提供するものです。これにより、治療の意義が「長期的な安心の確保」へと大きくシフトしています。
この記事を読むことで、以下の3点について理解が深まります。
- 潰瘍性大腸炎の基本薬(5-ASA製剤)と先進治療(抗TNF療法)が持つ、新たに見直された「がん予防効果」の具体的な内容。
- なぜこれらの薬を長期間、症状がなくても継続するべきなのかという臨床的な意味。
- 大腸癌予防という観点から、今後の治療選択や主治医に確認すべきポイント。
今回のニュースで押さえるべきポイント
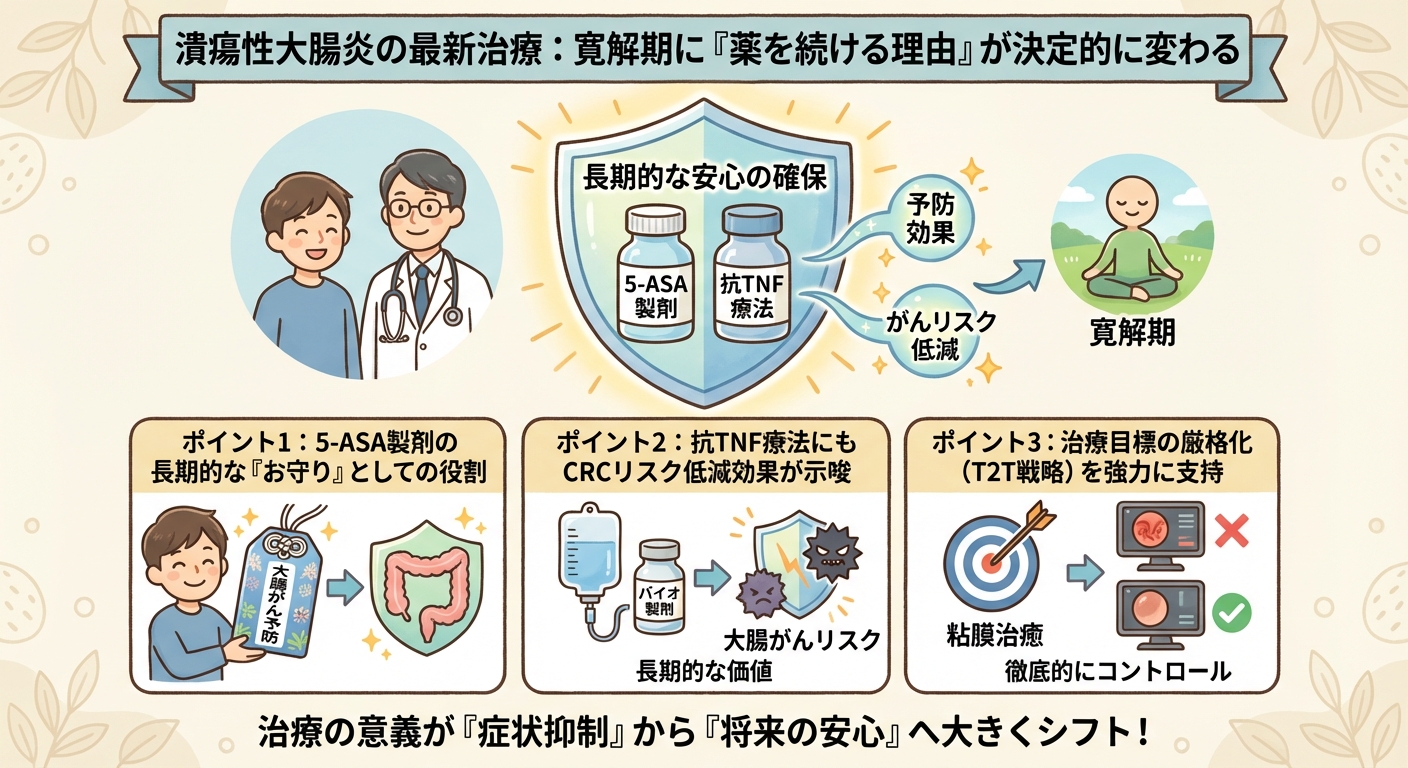
最新の研究は、UC治療薬が炎症の抑制という短期的な目標を超えて、長期的な予後改善に貢献する「予防薬」としての側面を持つことを裏付けています。特に、主要な2つの薬剤クラスについて、大腸癌リスク低減の可能性が大規模データで示されました。
-
ポイント1:5-ASA製剤の長期的な「お守り」としての役割
UC治療の基本薬である5-アミノサリチル酸(5-ASA)製剤は、大規模なメタ解析によって長期的な結腸直腸癌(CRC)のリスクを低減する可能性が示されました。これは、5-ASA製剤が持つ抗炎症作用が、癌化の原因となる大腸粘膜の慢性的かつ長期的な炎症を防いでいると考えられています。症状が落ち着いた寛解期でも、5-ASA製剤を継続することが癌予防という強力なメリットにつながることが再確認されています。
-
ポイント2:抗TNF療法にもCRCリスク低減効果が示唆
主に中等度から重度のUC患者に用いられる生物学的製剤(バイオ製剤)の一つである抗TNF療法(例:インフリキシマブ、アダリムマブなど)も、UC患者におけるCRCリスクを低減する可能性が示されました。この効果は、特にUC患者に焦点を当てて評価されており、高価な先進治療薬の長期的な価値を裏付けるものです。これらの薬は、単なる症状の改善を超えた長期的な恩恵をもたらすことが示唆されています。
-
ポイント3:治療目標の厳格化(T2T戦略)を強力に支持
症状がない「臨床的寛解期」にあるにもかかわらず、大腸の粘膜に炎症が残っている状態(潜在性UC)は、将来的な再燃や手術、癌のリスクを高めます。今回の研究は、症状の有無にかかわらず炎症を徹底的にコントロールし、長期的な合併症(CRC)を予防すること(Treat-to-Target, T2T戦略)の重要性を強く裏付けています。国際的な治療目標は「内視鏡的寛解」(粘膜治癒)へと厳格化しています。

治療の現場と患者さんの生活に与えるインパクト
この最新研究は、UC治療が「症状を止める」段階から、「病気の根絶」と「長期的な生活の質(QOL)の確保」を目指す段階へと移行していることを明確に示しています。
患者視点:日常生活(食事、仕事、トイレの不安)へのプラス面とマイナス面
潰瘍性大腸炎は罹患期間が長くなるにつれて、非発症者と比べて結腸直腸癌(CRC)のリスクが高まることが知られており、「将来がんにならないか」という不安は、患者さんが抱える大きな懸念の一つです。今回のデータは、現在治療に使われている5-ASA製剤や抗TNF療法が、症状がない寛解期(かんかいき)であっても、積極的に続けるべき「がん予防薬」としての側面を持つことを明確に示しました。これにより、薬を飲む手間や費用といった負担に対し、長期的な安心という具体的なメリットがもたらされます。寛解期に薬を飲み続けることへのモチベーションが向上することが期待されます。
一方で、T2T戦略による治療目標の厳格化は、患者さんに症状がなくても定期的な内視鏡検査や、炎症の客観的指標である便中カルプロテクチン(FC)検査によるモニタリングを求めることになります。これは長期的な予後改善には不可欠ですが、検査に伴う負担や費用について、主治医とよく相談することが重要です。
筆者自信は、青黛(セイタイン)という生薬を服用して、潰瘍性大腸炎の症状を抑えることができている。あくまでも認可されている薬や生薬ではないので、利用する際は、できれば医師に相談した上で、自己責任で利用してほしい。
医療者視点:既存薬(5-ASA、バイオ製剤等)との使い分けの可能性
消化器内科医や専門医にとって、この知見は既存治療の位置づけを強化します。特に、5-ASA製剤は比較的副作用が少なく、多くのUC患者の第一選択薬であり、その継続使用の根拠に、癌予防という強力なアウトカムが加わることで、患者への服薬指導やアドヒアランス(治療への主体的な取り組み)の向上に役立つと期待されています。また、抗TNF療法のような先進的な治療薬も、単なる炎症抑制を超えた長期的な恩恵をもたらすことが示され、これらの高価な薬剤の価値を再評価する根拠となります。これにより、治療アルゴリズムの中で、基礎治療薬の継続指導の強力な根拠となります。
社会・未来視点:このニュースが今後のUC治療のトレンドをどう変えるか
今回の進展は、UC治療が「経験と段階的な投与」から、「データとバイオマーカーに基づく精密医療」へと急速にシフトしていることを示しており、このトレンドはQOL(生活の質)の向上と、長期的な合併症(大腸癌、手術)の予防という二大目標達成に向けて不可欠な要素となります。今後は、複数の新規作用機序を持つ薬剤の中から、患者一人ひとりに最適な薬をAIやバイオマーカーを用いて特定する「Precision Medicine(精密医療)」の時代が加速していくでしょう。
- 期待できること:
- 長期的な大腸癌リスクの低減が期待できます。
- 服薬アドヒアランス(治療継続)の向上につながります。
- 内視鏡的寛解の達成率向上。
- 現時点では不明なこと:
- CRCリスク低減効果の「どの薬剤を、どの患者に、いつまで使えば」最も高いのかという、個別化されたデータはまだ不足しています。
- T2T戦略に伴う内視鏡検査の最適な頻度など、モニタリングの最適な方法については議論が続いています。
この情報の正確性
本記事で紹介した5-ASA製剤および抗TNF療法のCRCリスク低減に関する知見は、いずれも信頼性の高い研究デザインに基づいています。
- 研究デザイン:この研究は、複数の既存の臨床試験データを統合して分析する「システマティックレビューおよびメタ解析」という、信頼性の高い研究手法を用いて実施されました。この手法は、現時点での最高の科学的エビデンスレベルの一つとされています。
- 対象者:中等度から重度の潰瘍性大腸炎(UC)およびクローン病(CD)の患者を対象に、主要な治療薬が結腸直腸癌(CRC)のリスクに及ぼす影響を評価しています。
- 一次情報の透明性:これらの知見は、国際的な査読付き学術誌(Frontline Gastroenterology)で公表された最新論文(Kefayat A. et al. / 2025年12月4日)に基づいています。
これらの研究結果は、UC治療の方向性を決定づける強力な根拠となりますが、あくまで集団レベルのデータです。したがって、個々の患者さんへの適応は主治医の判断が必要であることに変わりはありません。
誤解を防ぐための注意点
治療薬が持つ長期的な「がん予防効果」は、私たち患者にとって大きな希望ですが、この情報を正しく理解することが重要です。CRCリスクの「リスク低減」は、癌の発症を完全に「ゼロにする」ことを保証するものではありません。UC患者は罹患期間が長くなるにつれて癌のリスクが高まることが知られているため、治療を継続する中で、引き続き主治医の指示に従う必要があります。
また、このニュースを読んで自己判断で薬の量を増やしたり、効いている薬を中止して他の薬を試したりすることは、病状の悪化や重篤な副作用のリスクを伴うため大変危険です。特に寛解期であっても、5-ASA製剤の継続こそが、長期的な癌予防という強力なメリットにつながることが再確認されています。
筆者自信は、青黛(セイタイン)という生薬を服用して、潰瘍性大腸炎の症状を抑えることができている。あくまでも認可されている薬や生薬ではないので、利用する際は、できれば医師に相談した上で、自己責任で利用してほしい。
Q&A
- Q1: 今の薬(5-ASA製剤など)で症状が落ち着いています。それでも飲み続ける必要はありますか?
A: はい、非常に重要です。今回の研究結果は、症状がない寛解期こそ、5-ASA製剤の継続が大腸癌(CRC)のリスク低減という長期的なメリットをもたらすことを強く支持しています。症状が治まっていても、粘膜の奥に微細な炎症が残っている可能性があり、その炎症を抑えることが癌予防につながると考えられています。
- Q2: がん予防のためなら、薬を自己判断で多めに服用しても良いですか?
A: 薬の量を自己判断で変更することは厳禁です。治療薬にはそれぞれ最適な用量が定められており、過剰な服用は副作用のリスクを高めます。寛解期においても、長期的な癌予防を目指すための服薬量や投与方法(例えば、坐剤や注腸剤の併用など)については、必ず主治医と相談し、医師の指示に従ってください。
今回の最新研究は、潰瘍性大腸炎の治療が単なる症状の改善を超え、長期的な人生の質の確保を目指す段階に入ったことを示しています。要点をまとめます。
- 基本薬の5-ASA製剤および抗TNF療法には、長期的な結腸直腸癌(CRC)リスクを低減する可能性が大規模データで示されました。
- 症状がない寛解期でも薬を続けることは、「将来の安心」を確保する上で非常に重要な行動となりました。
- 治療目標は、癌などの合併症を予防するため、症状の改善ではなく「内視鏡的寛解」(粘膜治癒)へと厳格化しています。
この情報は、長期的な治療へのモチベーションを維持する上で、患者さんにとって大きな希望となるものです。次回の受診時に、「このニュースを見ましたが、私の場合はどうですか?」と主治医に聞いてみましょう。
免責事項と情報源
本記事は、最新の医学論文に基づき情報提供を目的として作成されています。特定の治療法を推奨するものではありません。治療方針の決定については、必ず専門の医療機関で主治医と相談してください。
参考情報:
- 潰瘍性大腸炎の最新治療:寛解期に「薬を続ける理由」が決定的に変わる (2026年1月8日公開)
- 潰瘍性大腸炎の最新戦略:AI予測、粘膜治癒、基礎薬の進化で何が変わるか (2026年1月7日公開)

コメント