潰瘍性大腸炎(UC)と診断され、日々の生活で再燃の不安と向き合っている皆さまへ。
近年、バイオ製剤などの「先進治療薬」の登場により、治療の選択肢は大きく広がりました。しかし、これらの新しい薬を検討する際、多くの方が抱える最大の不安は、「
この度、この長期的な安全性、特に悪性腫瘍(がん)リスクについて、UC患者さんの治療継続への大きな安心材料となる、大規模なリアルワールドデータ解析の結果が示されました。このデータは、先進治療薬のリスクが、実は潰瘍性大腸炎という病気そのものが持つ「背景リスク」と同等であることを示唆しています。
この記事を読み終えることで、以下の3つの重要な事実を知り、次回の主治医との相談に役立てることができます。
- UC患者さんが一般の方よりも持つ「背景のがんリスク」の具体的な数字。
- 先進治療薬の副作用リスクは、この背景リスクと比べてどう評価されるのか。
- 最新の科学的根拠に基づいて、治療方針を前向きに検討するための行動プラン。
この情報が、皆さまの日常の安心と、より質の高い生活(QOL)の維持につながることを願っています。
今回のニュースで押さえるべきポイント
この研究は、米国の広範な医療管理データベースから、3万人以上のUC患者さんと、16万人以上の非UC患者さんのデータを比較・解析した、非常に信頼性の高い「リアルワールドデータ」に基づいています。臨床試験(RCT)では把握しにくい、実際の医療現場での長期的な安全性を検証した点が特徴です。
- UC患者全体は、一般の人よりも悪性腫瘍のリスクが高い
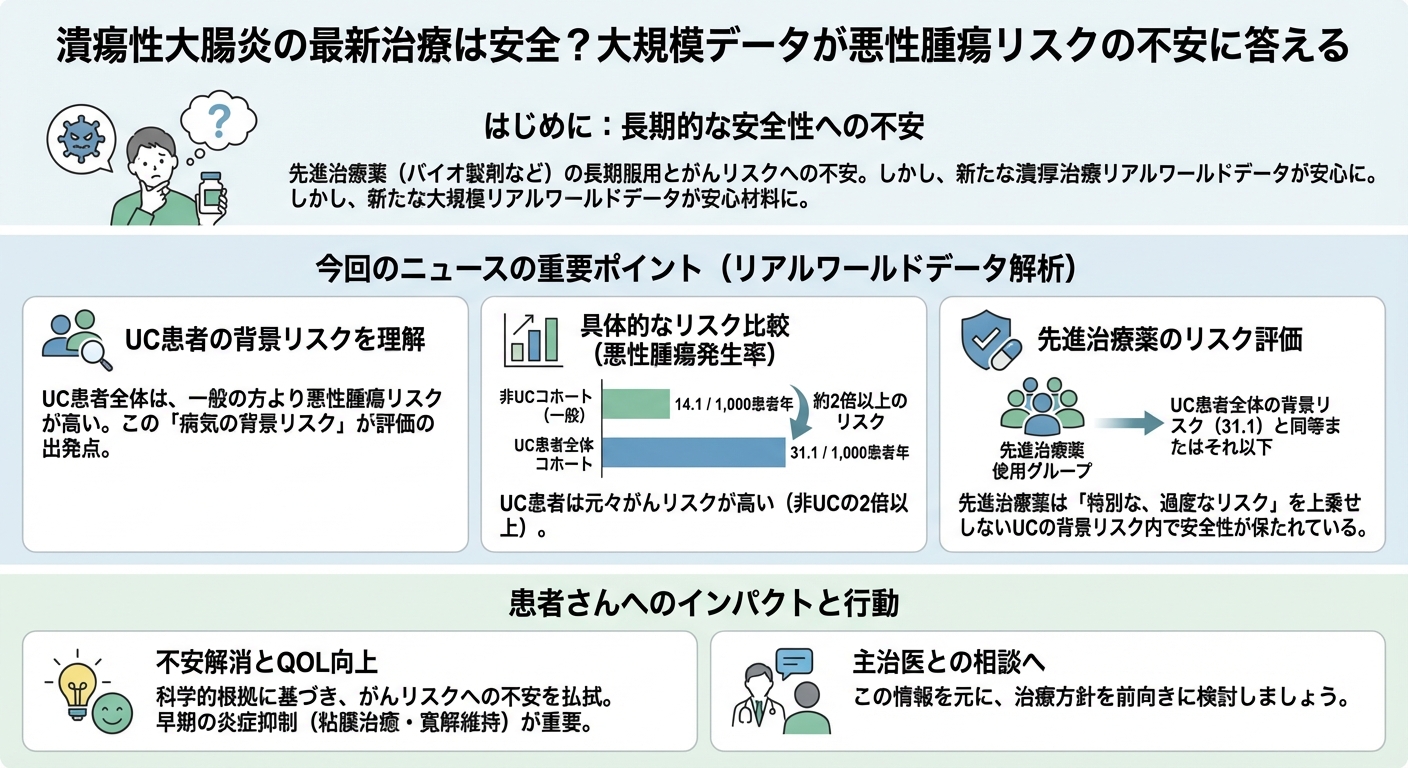
大規模な比較により、潰瘍性大腸炎を持つ患者さん全体は、悪性腫瘍(非黒色腫皮膚癌を除く)を含む特定の安全性イベントの発生率が、病気を持たない非UC患者さんと比べて有意に高いことが確認されました。この「病気の背景リスク」を理解することが、治療薬のリスク評価の出発点となります。
- 悪性腫瘍の発生率は、非UC患者の2倍以上に相当
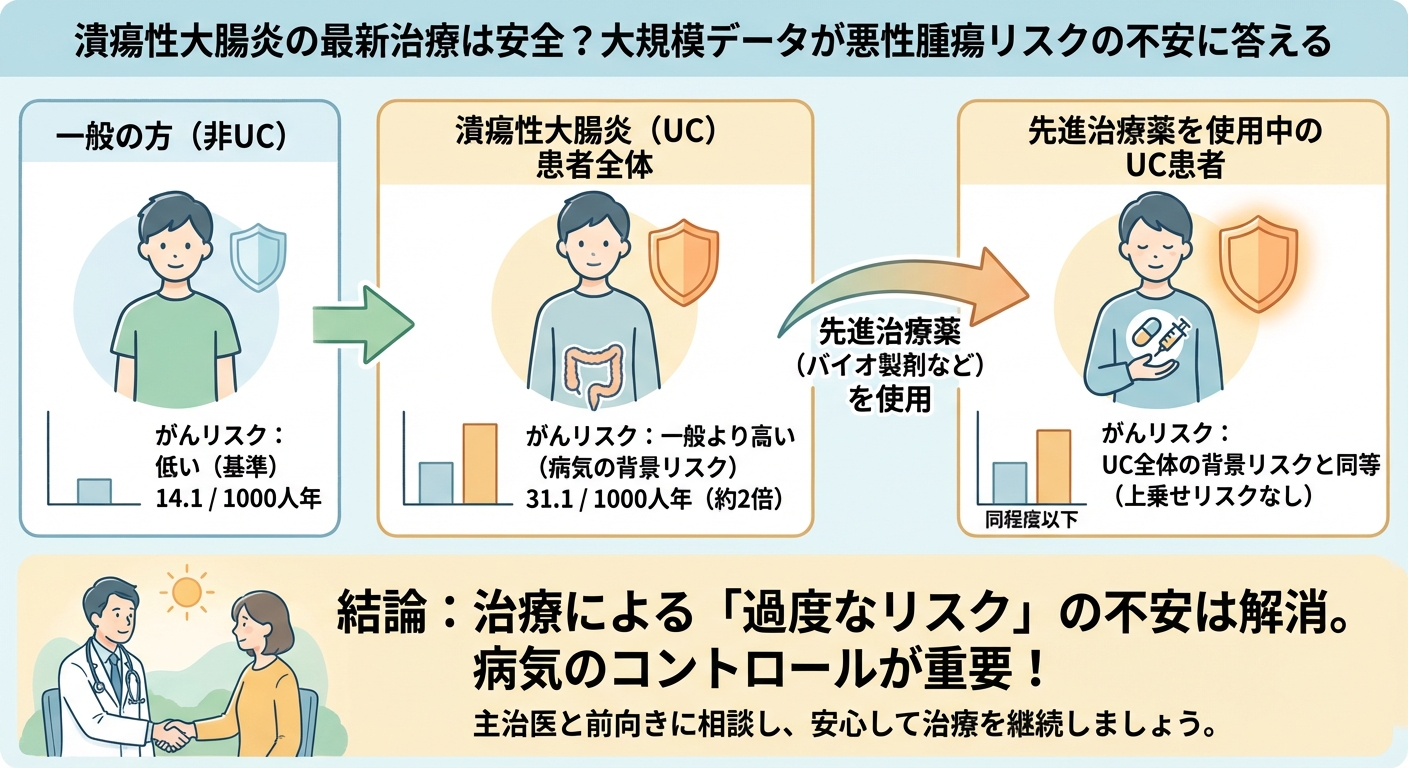
具体的な数字を見ると、悪性腫瘍の発生率は、非UCコホート(一般の人)が1,000患者年あたり14.1だったのに対し、UC患者全体コホートでは31.1でした。これは、UC患者さんが病気の状態にかかわらず、元々持っているがんリスクが2倍以上に高まっていることを示しています。
- 先進治療薬(バイオ製剤など)のリスクは、UC患者全体の背景リスクと同等
この研究で最も注目すべきは、バイオ製剤などの先進治療薬を使用している患者グループに特化した安全性イベントの発生率が、治療薬を使用していないUC患者全体のコホート(31.1/1,000患者年)と比べ、同等またはそれ以下であったという結果です。
- 治療継続の大きな安心材料となる
この結果は、先進治療薬が「特別な、あるいは過度なリスク」を患者さんに上乗せするわけではなく、
UCという病気自体が抱える高い背景リスクの範囲内で安全性が保たれていることを強く示唆しています。これは、先進治療への移行や継続をためらっていた患者さんにとって、非常に重要な安心材料となります。
治療の現場と患者さんの生活に与えるインパクト
このリアルワールドデータが、私たちの治療選択と日常生活にどのような影響を与えるのかを、深く掘り下げて解説します。
患者視点:不安解消とQOLの向上
潰瘍性大腸炎の患者さんが先進治療薬(生物学的製剤やJAK阻害薬など)に移行する際、最も大きな心理的な障壁の一つが、長期的な副作用、特に「がんリスク」でした。この研究は、その不安を科学的な根拠に基づいて払拭する大きな役割を果たします。
病気の炎症が長引くこと(活動期が続くこと)こそが、大腸がんのリスクを高める最大の要因です。先進治療薬によって早期に炎症を抑え(粘膜治癒を達成し)、寛解を維持できれば、結果的にUC患者さん本来のがんリスクも低減できる可能性があります。このデータは、先進治療薬が「危険な薬」ではなく、「
炎症が治まり、トイレの不安(切迫感や頻回な下痢)から解放されることは、食事の選択、仕事への集中、旅行や趣味など、日常生活の自由度を劇的に改善します。安全性への懸念が和らぐことで、患者さんは治療効果を最大限に享受し、QOL(生活の質)を大きく高めることができると期待されます。
また、西洋医学の認可薬のデータ提供とは別に、補完的なアプローチに関心を持つ方もいるかもしれません。筆者自身は、青黛(セイタイン)という生薬を服用することで、潰瘍性大腸炎の症状を抑えることができている経験があります。青黛はあくまでも日本の医療制度において認可されている薬や生薬ではないため、利用を検討される際は、必ず医師(可能であれば漢方に詳しい専門医)に相談した上で、ご自身の責任と判断で利用してください。
医療者視点:治療戦略の強化
医療提供者にとって、この研究結果は、既存薬(5-ASA製剤やステロイドなど)で効果不十分な中等症から重症の患者さんに対し、
炎症を放置するリスク(大腸がんや手術のリスク)と、先進治療薬のリスクを天秤にかけたとき、先進治療薬のリスクは、炎症を放置した場合にUC患者さんが負う背景リスクと比べて同等以下である、という客観的な説明が可能になるからです。これにより、「より早く、より積極的に」粘膜治癒を目指す治療トレンドがさらに加速することが示唆されます。
社会・未来視点:UC治療のトレンド
安全性の長期的な懸念が払拭されつつあることで、先進治療薬の適用タイミングが、これまでの「既存薬が効かなくなってから」というステップアップ方式から、「早期に炎症を強力に抑える」という方向に変化していく可能性があります。将来的には、患者さん一人ひとりの病態やリスク(例:若年、広範囲型、重度の炎症など)に合わせて、最適な薬を最初から選択する「テーラーメイド医療」がさらに進む土台となるでしょう。
この情報の正確性
本研究は、特定の企業が主導した臨床試験(RCT)ではなく、実際に米国で数多くの患者さんが利用している医療管理データベースに基づいた
- 研究デザインと対象者数
この研究は、米国の広大な医療記録を利用した観察研究であり、UC患者32,170人と非UC患者160,795人を比較するという、極めて大規模なコホート解析を行っています。この桁違いのサンプルサイズは、稀なイベントである悪性腫瘍の発生率を評価する上で、統計的な信頼性が非常に高いことを意味します。
- 信頼性の評価
結果はPubMed(米国国立医学図書館)にリンクされた論文に基づいているため、専門家による厳格な査読(Peer Review)を経て公開されており、科学的な厳密性は保証されています。一次情報への透明性が確保されている点も、信頼に足る根拠となります。
総合判断:このデータは、先進治療薬の長期安全性を評価する上で、現時点で最も強力なリアルワールドの証拠の一つです。しかし、観察研究であるため、ランダム化比較試験(RCT)のような厳密な原因と結果(因果関係)の証明には限界があります。したがって、この情報は「リスクの一般的な傾向」を示すものであり、個々の患者さんへの具体的な治療薬の適応や判断は、必ず主治医と相談した上で行うことが不可欠です。
誤解を防ぐための注意点
この研究結果は安心材料を提供しますが、治療薬に関するいくつかの注意点を理解しておくことが重要です。
- リスクが「ゼロ」になったわけではありません
先進治療薬のリスクがUC患者全体の背景リスクと同等であることは、「安全性が高い」ことを意味しますが、副作用(感染症など)の可能性が完全に消えたわけではありません。全ての薬剤にはベネフィット(利益)とリスク(危険性)が存在し、これらは患者さんの年齢、併存疾患、病歴によって異なります。
- 自己判断での治療中止は厳禁です
現在の治療で寛解を維持できている場合でも、勝手に薬の量を変えたり、服用を中止したりすると、炎症が再燃し、結果的に病気の悪性腫瘍リスクを高めることにつながります。治療方針は、主治医と常に連携を取りながら決定してください。
- 代替療法は必ず医師に相談を
一部の患者さんは、認可された薬の他にも、青黛のような生薬や代替療法に関心を持つかもしれません。筆者自身は、青黛という生薬を服用して寛解を維持しているという個人的な経験がありますが、青黛は未認可の物質であり、その有効性や安全性は科学的に確立されていません。認可されていない薬や生薬を利用する際は、必ず治療の専門医に相談し、ご自身の体調を注意深く観察しながら、自己責任で利用してください。
- 日本のデータではない点に留意
この研究は米国でのデータに基づいています。日本の医療環境や患者さんの遺伝的背景とは異なる可能性もわずかにありますが、生物学的製剤などの作用機序は共通であるため、長期的な安全性プロファイルの傾向は参考になると考えられます。
Q&A
Q. 今、5-ASAだけで寛解していますが、このニュースを機にバイオ製剤に切り替えるべきですか?
A. 現在の治療(5-ASAなど)で炎症がしっかり抑えられ、「粘膜治癒」(内視鏡で見て炎症がない状態)が達成できているのであれば、リスクを負ってまで治療を切り替える必要性は低いと考えられます。先進治療薬は、主に中等症から重症の患者さんや、既存薬で十分な効果が得られない場合の次の選択肢として推奨されます。このニュースは、あくまで先進治療薬の安全性の「懸念が低い」ことを示したものであり、すべてのUC患者さんに切り替えを推奨するものではありません。ご自身の炎症の程度や、現在の治療効果について、次回の受診時に主治医と詳しく相談しましょう。
Q. この研究結果は、先進治療薬が「大腸がんを予防する」ことを意味するのですか?
A. そう断定することはできません。この研究が示したのは、先進治療薬を使用している患者さんの悪性腫瘍発生率が、治療薬を使っていないUC患者全体の発生率を上回らなかった、ということです。つまり、「薬自体が悪性腫瘍リスクを上乗せしている可能性は低い」という安心材料です。しかし、大腸がんの真の予防につながるのは、薬によって炎症を徹底的に抑え込み、寛解を維持することです。治療薬そのものががんを予防するというよりは、
まとめとアクションプラン
今回の米国のリアルワールドデータ解析は、潰瘍性大腸炎の長期治療における安全性に対する不安を和らげる、希望ある結果をもたらしました。
重要な要点を3点にまとめます。
- 潰瘍性大腸炎患者は、病気の背景として、一般の人より悪性腫瘍リスクが高いことが確認されました。
- バイオ製剤などの先進治療薬を使用した場合のリスクは、このUC患者全体が持つ背景リスクを上回るものではないことが示唆されました。
- 不安を恐れて治療をためらうよりも、早期に炎症をしっかり抑えること(寛解維持)こそが、長期的なリスク管理において最も重要です。
このニュースを読んで疑問や関心を持たれた方は、次回の受診時に、「このニュースを見ましたが、私の場合はどうですか?」と主治医に聞いてみましょう。
【免責事項および参考リンク】
ここに記載された情報は、2025年12月23日から2026年1月12日までの期間に発表された信頼できる潰瘍性大腸炎論文を探索・抽出したものです。本情報は一般的な医療リテラシー向上を目的としており、特定の患者様の診断、治療、または医学的アドバイスに代わるものではありません。治療方針の決定や薬剤の選択については、必ず主治医や専門の医療提供者と相談してください。自己判断による治療の中止や変更は厳禁です。

コメント