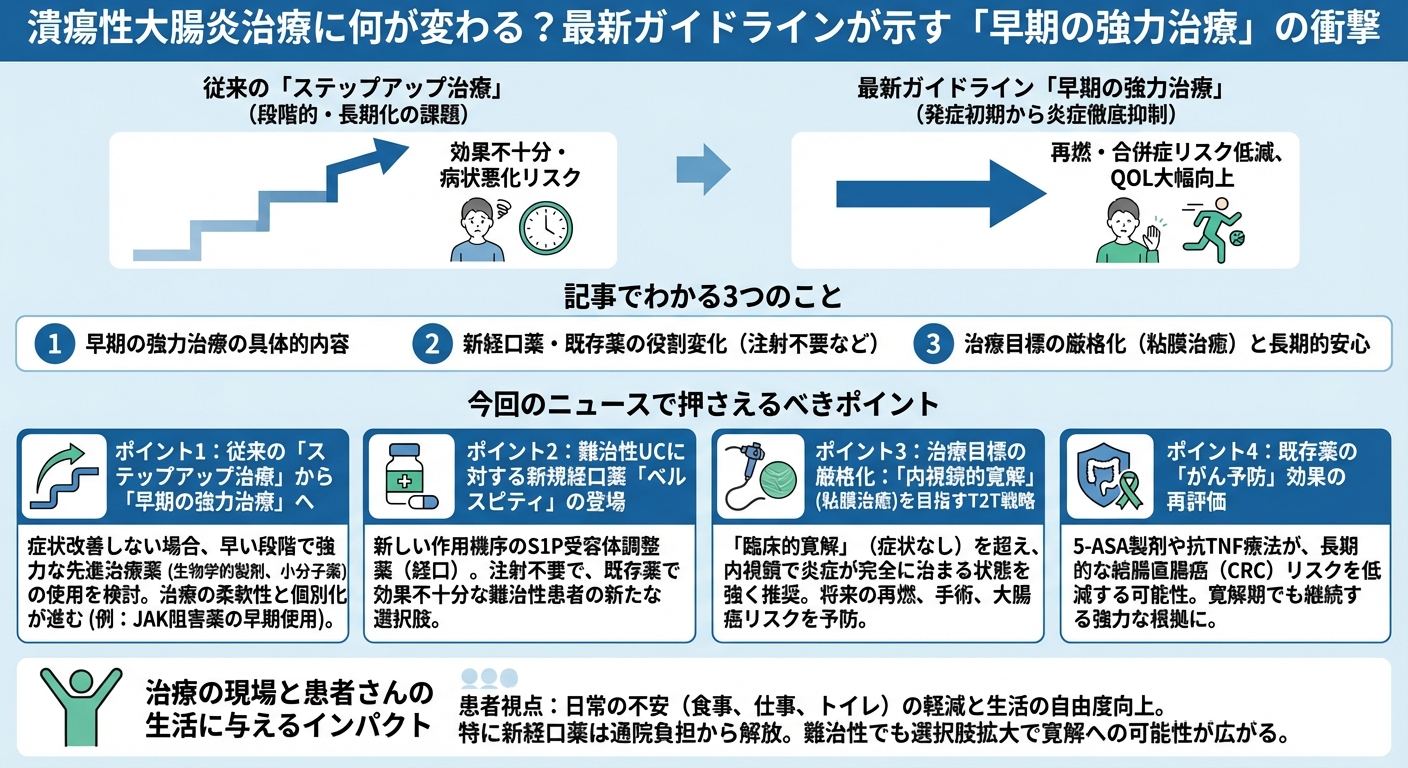
潰瘍性大腸炎(UC)の治療戦略が、国際的なガイドラインの改訂により劇的に変化しています。従来の治療では、段階的に薬を強くしていく「ステップアップ治療」が主流でしたが、このアプローチには、効果が出るまでの間に病状が悪化するリスクや、治療が長期化し、患者さんの日常の不安(再燃の恐怖、通院負担)が解消されないという大きな課題がありました。
しかし、2025年版の最新ガイドライン(AGA/ACGなど)は、この課題に挑む<strong>「早期の強力治療」を強く推奨しています。これは、発症初期から強力な先進治療薬(新しい経口薬や生物学的製剤)を積極的に使い、炎症を徹底的に抑え込むことで、再燃や手術、長期的な合併症(大腸癌など)のリスクを低減し、患者さんのQOL(生活の質)を大幅に向上させることを目指すものです。
この記事でわかる3つのこと
- 最新ガイドラインが推奨する「早期の強力治療」の具体的な内容。
- 注射不要の「新しい飲み薬(経口薬)」や既存薬の役割がどう変わるのか。
- 治療目標の厳格化(粘膜治癒)が、長期的な安心につながる理由。
今回のニュースで押さえるべきポイント
最新の国際ガイドラインは、UC治療が炎症の抑制という短期的な目標を超え、長期的な予後改善に貢献する「予防薬」としての側面を持つことを裏付けています。治療の「個別化」と「目標の厳格化」という二つの軸で大きな進展が確認されています。
-
ポイント1:従来の「ステップアップ治療」から「早期の強力治療」へ
症状が改善しない患者様に対し、従来の治療アルゴリズムを飛び越えて、早い段階で強力な先進治療薬(生物学的製剤や小分子薬)の使用を検討できるよう、治療の柔軟性がもたらされています。特に、米国FDAの承認情報総括では、経口のJAK阻害薬(ウパダシチニブ)が、従来の抗TNF阻害薬が不適当とされた患者様に対して、より早い段階で使用できる柔軟性がもたらされていることが注目されています。これは、治療がより細かく個別化される傾向にあることを示しています。
-
ポイント2:難治性UCに対する新規経口薬「ベルスピティ」の登場
2025年12月26日、全く新しい作用機序を持つS1P受容体調整薬「ベルスピティ」(一般名:エトラシモド)が、難治性の中等症から重症UCの経口薬として日本国内で発売されました。これは、既存の先進治療薬で効果が得られなかった患者様にとって、注射が不要な新しい選択肢となります。
-
ポイント3:治療目標の厳格化:「内視鏡的寛解」(粘膜治癒)を目指すT2T戦略
国際的な治療ガイドライン(ACG 2025年版など)の改訂により、UC治療の目標は「臨床的寛解」(症状がない状態)だけでなく、<strong>「内視鏡的寛解」(内視鏡で見て炎症が完全に治まっている状態)を達成することが強く推奨されています。この目標達成(T2T戦略)は、将来的な再燃や入院、手術、そして結腸直腸癌(CRC)のリスクを予防する上で極めて重要であると証明されています。
-
ポイント4:既存薬の「がん予防」効果の再評価
UC治療の基本薬である5-アミノサリチル酸(5-ASA)製剤や、抗TNF療法(生物学的製剤)といった既存の薬剤が、大規模なメタ解析によって、長期的な結腸直腸癌(CRC)のリスクを低減する可能性が示されました。この知見は、症状がない寛解期でも薬を継続する強力な根拠となります。
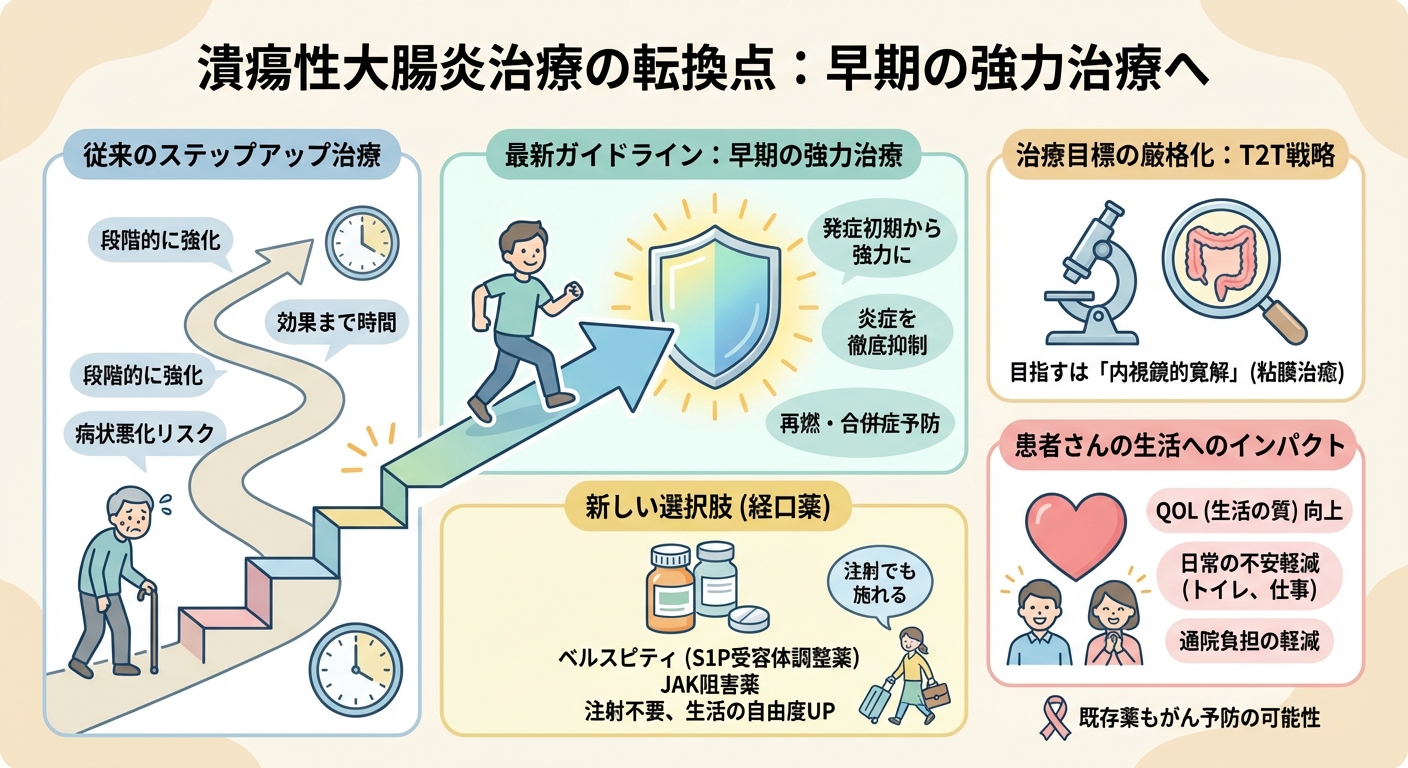
治療の現場と患者さんの生活に与えるインパクト
患者視点:日常生活(食事、仕事、トイレの不安)へのプラス面とマイナス面
新しい経口薬の登場や治療目標の厳格化は、患者さんの「日常の不安」を大きく軽減する可能性があります。特に、ベルスピティのような内服薬は、頻繁な点滴注射に伴う通院の負担や時間的な拘束から解放され、仕事や学業といった<strong>生活の自由度を格段に向上させるメリットがあります。また、既存の治療薬が効かなくなった難治性の患者様にとっても、異なる作用機序を持つ強力な選択肢(ベルスピティやJAK阻害薬など)が加わることで、寛解達成への可能性が広がります。
一方で、治療目標が「内視鏡的寛解」へと厳格化されたことにより、患者様は<strong>症状がなくても定期的な内視鏡検査や便中カルプロテクチン(FC)検査によるモニタリングを求められることになります。これは病気の長期的な予後改善には不可欠ですが、検査に伴う負担や費用について、主治医とよく相談しながら進める必要があります。
筆者自信は、青黛(セイタイン)という生薬を服用して、潰瘍性大腸炎の症状を抑えることができている。あくまでも認可されている薬や生薬ではないので、利用する際は、できれば医師に相談した上で、自己責任で利用してほしいと考えている。
医療者視点:既存薬(5-ASA、バイオ製剤等)との使い分けの可能性
UC治療のアルゴリズムは、患者様の病態や過去の治療歴に応じて、より細かく個別化される傾向にあります。新しいS1P受容体調整薬(ベルスピティ)は、従来の生物学的製剤やJAK阻害薬に効果不十分だった患者様を対象として、治療の「最終防波堤」として機能することが期待されます。さらに、AI予測モデルの導入は、複雑な治療アルゴリズムの中で、医師が<strong>科学的な根拠に基づいて治療薬をより早期に個別化できるようになることを意味します。また、5-ASA製剤の癌予防効果の再評価は、炎症が落ち着いた患者さんへの<strong>基礎治療薬の継続指導の強力な根拠となり、服薬アドヒアランス(主体的な治療継続)の向上にもつながると期待されています。
社会・未来視点:このニュースが今後のUC治療のトレンドをどう変えるか
今回のガイドラインの変更は、UC治療のトレンドが「有効性」から<strong>「QOL(生活の質)」へと重視する軸を広げていることを示します。今後は、複数の新規作用機序を持つ薬剤の中から、患者一人ひとりに最適な薬をAIやバイオマーカー(便中カルプロテクチンなど)を用いて特定する<strong>「Precision Medicine(精密医療)」の時代が加速していくでしょう。
- 期待できること:
<ul> - 治療の利便性向上(経口薬による通院負担の軽減)。
- 長期的な大腸癌リスクの低減。
- 無効な治療を避けた、最適な治療薬の早期選択(AI予測の導入)。
<ul>
この情報の正確性
本記事で取り上げた情報は、極めて高い信頼性を持つ公的な情報源や学術的な研究に基づいています。
-
<strong>ガイドライン情報(早期の強力治療、T2T戦略):
国際的な消化器病学会である米国消化器病学会(ACG)が改訂した<strong>「2025年版 ACG潰瘍性大腸炎成人患者管理ガイドライン」などの臨床診療ガイドラインに基づいています。これらのガイドラインは、現時点での最高レベルの科学的エビデンス(無作為化比較試験やシステマティックレビュー)を厳密に評価し、作成されています。 -
<strong>既存薬の長期効果(CRCリスク低減):
UC治療の基礎薬である5-ASA製剤や抗TNF療法のがん予防効果に関する知見は、複数の既存の臨床試験データを統合して分析する<strong>「システマティックレビューおよびメタ解析」という、信頼性の高い研究手法を用いて示されています。 -
<strong>新薬情報(ベルスピティ):
S1P調整薬「ベルスピティ」の日本国内発売情報は、日本の厚生労働省やPMDAによる<strong>「製造販売承認および保険適用」という公的規制発表に基づくものであり、信頼性は極めて高いと言えます。
ただし、治療の「個別化」や「早期の強力治療」の推奨は、集団レベルのデータに基づいたものです。したがって、個々の患者さんへの具体的な適応や治療方針の決定は、必ず専門の医師の判断が必要であることに変わりはありません。
誤解を防ぐための注意点
最新の治療戦略や薬剤の情報は、UC患者さんにとって大きな希望ですが、以下の点に特にご注意ください。
- <strong>自己判断による治療中止は厳禁です:
症状が落ち着いている(臨床的寛解)と感じても、内視鏡的寛解(粘膜治癒)が達成されていない場合、炎症は体内に残っています(潜在性UC)。医師の指示なく服薬を中断したり、治療を変更したりすると、症状が急速に悪化したり、将来的な大腸癌のリスクが増大したりする危険性があるため、絶対に避けてください。 - <strong>新規薬剤には特有の副作用リスクがあります:
新しい作用機序を持つ経口薬や注射薬は、高い有効性が期待できる一方で、それぞれ特有の副作用プロファイルが存在します。治療効果と副作用のリスクを主治医と十分に比較し、ご自身の病状やライフスタイルに合った治療薬を選ぶことが大切です。 - <strong>AI予測はあくまで確率論です:
AIによる治療予測システムの開発は進んでいますが、これはあくまで確率論であり、すべての方に適用できるわけではありません。過度な期待はせず、予測モデルを活用する場合も、最終的な判断は臨床医が行います。
Q&A
Q1. 症状がないのに、なぜ定期的に内視鏡検査や便中カルプロテクチン検査(FC)を継続する必要があるのですか?
A. 症状がない状態(臨床的寛解)でも、大腸の粘膜に炎症が残っている状態(潜在性UC)が確認されることがあるからです。この潜在的な炎症を放置すると、将来的な再燃や、大腸癌になるリスクが高まります。内視鏡検査やFC検査は、この炎症が本当に治まっているか(粘膜治癒しているか)を客観的に評価するために不可欠です。
Q2. 従来の治療(5-ASA製剤など)を続けている場合、このニュースは関係ありますか?
A. 大いに関係があります。最新のメタ解析により、5-ASA製剤(5-アミノサリチル酸)は、炎症を抑える基本薬であることに加えて、<strong>長期的な大腸癌のリスクを低減する可能性があることが再評価されています。寛解期に薬を飲み続けることの意義が「がん予防」という強力なメリットによって裏付けられたため、自己判断で中断せず、医師の指示通り継続することが重要です。
まとめと、次の一歩
潰瘍性大腸炎の治療は、無駄を減らし、長期的な予後改善を目指す「精密医療」へと大きく進化しています。患者さんがこの最新の恩恵を受けるために、押さえておくべき3つの要点は以下の通りです。
- 国際的な治療目標が「症状の改善」から「内視鏡的寛解(粘膜治癒)」へと厳格化しました。
- 従来の段階的な治療法から、新しい経口薬やJAK阻害薬を含む<strong>「早期の強力治療」が選択肢に加わり、治療の柔軟性が向上しています。
- 基礎薬(5-ASA製剤)を継続することが、<strong>長期的な大腸癌予防効果につながるという明確な根拠が示されました。
次回の受診時に、「このニュースを見ましたが、私の場合はどうですか?」と主治医に聞いてみましょう。
免責事項と参考情報
本記事は、最新の医学論文に基づき、情報提供を目的として作成されています。特定の治療法を推奨するものではありません。潰瘍性大腸炎の診断、治療方針の決定、および薬剤の選択については、必ず専門の医療機関で主治医と相談してください。自己判断による服薬の中断や治療の変更は、症状の悪化や重篤な合併症につながる危険があるため厳禁です。

コメント